Мышцы шея и ног
Материал из Википедии — свободной энциклопедии
Перейти к навигации
Перейти к поиску
Ниже представлен список мышц шеи (лат. musculi colli, mm. colli), которые являются частью мышечной системы человека. Они объединены в список в соответствии с международным стандартом Terminologia Anatomica (TA), который был разработан Федеративным комитетом по анатомической терминологии (FCAT) и Международной федерацией ассоциации анатомов (IFAA), также в списке отражены некоторые особенности русскоязычной классификации (в частности, глубина залегания и расположение). Мышцы шеи делятся на собственные мышцы шеи, надподъязычные, подподъязычные и подзатылочные[1][2][3][4][5].
Происхождение мышц шеи[править | править код]
Мышцы шеи различны по своему происхождению, среди них выделяют[2]:
- Производные жаберных дуг:
- Производные первой жаберной дуги — челюстно-подъязычная мышца (лат. mylohyoideus), переднее брюшко двубрюшной мышцы (лат. venter anterior digastrici);
- Производные второй жаберной дуги — шилоподъязычная мышца (лат. stylohyoideus), заднее брюшко двубрюшной мышцы (лат. venter posterior digastrici), подкожная мышца шеи (лат. platysma );
- Производные остальных жаберных дуг — грудино-ключично-сосцевидная мышца (лат. sternocleidomastoideus);
- Аутохтонные мышцы шеи:
- Передние мышцы — грудино-подъязычная мышца (лат. sternohyoideus), грудино-щитовидная мышца (лат. sternothyroideus), щитоподъязычная мышца (лат. thyrohyoideus), лопаточно-подъязычная мышца (лат. omohyoideus), подбородочно-подъязычная мышца (лат. geniohyoideus);
- Боковые мышцы — лестничные мышцы: передняя, средняя, задняя и наименьшая (лат. scaleni anterior, medius, posterior et minimus);
- Предпозвоночные мышцы — длинная мышца шеи (лат. longus colli), длинная мышца головы (лат. longus capitis), передняя прямая мышца головы (лат. rectus capitis anterior), латеральная прямая мышца головы (лат. rectus capitis lateralis).
Классификация[править | править код]
Согласно международному стандарту Terminologia Anatomica (TA) мышцы шеи делятся следующим образом:
- Собственные мышцы шеи;
- Надподъязычные мышцы;
- Подподъязычные мышцы;
- Подзатылочные мышцы.
Собственные мышцы шеи[править | править код]
Собственные мышцы шеи (лат. proprii colli) обеспечивают движения (кпереди, кзади и в стороны) и наклоны головы (вперёд, назад и в стороны), шеи и её кожи, некоторые из которых могут тянуть первое ребро кверху и тем самым участвовать в акте дыхания. Согласно международному стандарту Terminologia Anatomica (TA) к собственным мышцам шеи (лат. proprii colli) относятся две мышцы, являющиеся по русскоязычной классификации боковыми поверхностными мышцам, четыре боковые глубоких мышцы и две срединных мышцы[1][2][3][4][5].
| Изображение | Название (части, брюшки) | Прикрепление | Кровоснабжение | Иннервация | Функция | Примечания | ||
|---|---|---|---|---|---|---|---|---|
| Начало | Конец | |||||||
| Боковая группа | ||||||||
| Поверхностные мышцы | ||||||||
| Подкожная мышца шеи (лат. platysma) | Поверхностная пластинка собственной фасции большой грудной мышцы (лат. lamina superficialis fasciae pectoralis major propriae), фасция дельтовидной мышцы (лат. fascia deltoidea) на уровне второго ребра | Край нижней челюсти; латеральные пучки вплетаются в околоушно-жевательную и жевательную фасции (лат. fascia parotidea et masseterica), а также в мышцу, опускающую нижнюю губу (лат. depressor labii inferioris) и мышцу смеха (лат. risorius) | Поверхностная шейная, подподбородочная артерии (лат. cervicalis superficialis, submentalis) | Шейная ветвь лицевого нерва (лат. colli nervi facialis) | Натягивает кожу шеи и части груди, опускает нижнюю челюсть и оттягивает угол рта кнаружи и книзу, способствует оттоку венозной крови от головы и шеи | : 45738 | ||
| Грудино-ключично-сосцевидная мышца (лат. sternocleidomastoideus) | Медиальная ножка (лат. caput sternale) | Передняя поверхность рукоятки грудины (лат. manubrium sterni) | Сосцевидный отросток височной кости (лат. processus mastoideus ossis temporalis) и латеральная часть верхней выйной линии затылочной кости (лат. pars lateralis linea nuchae superior ossis temporalis) | Затылочная, грудино-ключично-сосцевидная, верхняя щитовидная артерии (лат. occipitalis, sternocleidomastoidea, thyroidea superior) | Наружная ветвь добавочного нерва (лат. externus nerni accessorius), шейный нерв CII (лат. cervicalis CII) | Наклоняет голову в сторону, а лицо поворачивает в противоположную; запрокидывает голову назад и несколько выдвигает кпереди; тянет вверх ключицу и грудину | : 13407 | |
| Латеральная ножка (лат. caput claviculare) | Грудинный конец ключицы (лат. extremitas sternalis claviculae) | |||||||
| Глубокие мышцы | ||||||||
| Передняя лестничная мышца (лат. scalenus anterior) | Поперечные отростки III—VI шейных позвонков (лат. processus transversus CIII—VI) | Бугорок передней лестничной мышцы первого ребра (лат. tuberculum musculi scaleni anterioris costae I) | Восходящая шейная, нижняя щитовидная артерии (лат. cervicalis ascendens, thyroidea inferior) | Шейные нервы CV—CVII (лат. cervicalis CV—CVII) | Тянет первое ребро кверху; наклоняет шейный отдел позвоночника в стороны или вперёд | : 13385 | ||
| Средняя лестничная мышца (лат. scalenus medius) | Поперечные отростки II—VII шейных позвонков (лат. processus transversus CII—VII) | Верхняя поверхность первого ребра позади борозды подключичной артерии (лат. sulcus arteriae subclaviae costae I) | Позвоночная, глубокая шейная артерии (лат. vertebralis, cervicalis profunda) | Шейные нервы CIII—CVIII (лат. cervicalis CIII—CVIII) | : 13386 | |||
| Задняя лестничная мышца (лат. scalenus posterior) | Поперечные отростки V—VI шейных позвонков (лат. processus transversus CV—VI) | Наружная поверхность второго ребра (лат. costa II) | Восходящая шейная (лат. cervicalis ascendens) | Шейные нервы CV—CVII (лат. cervicalis CV—CVII) | : 13387 | |||
| нет доступной иллюстрации | Наименьшая лестничная мышца (лат. scalenus minimus) | Поперечный отросток III шейного позвонка (лат. processus transversus CIII) | Внутренний край первого ребра впереди бугорка передней лестничной мышцы (лат. tuberculum musculi scaleni anterioris costae I) и купол плевры (лат. cupula pleurae) | Восходящая шейная (лат. cervicalis ascendens) | Шейные нервы CV—CVII (лат. cervicalis CV—CVII) | Тянет первое ребро и купол плевры кверху | : 64827 | |
| Срединная (предпозвоночная) группа | ||||||||
| Длинная мышца шеи (лат. longus colli) | Вертикальная часть (лат. pars recta) | Тела и поперечные отростки V шейного до III грудного позвонков (лат. corpus et processus transversus CI—TIII) | Передняя поверхность тел II—III шейных позвонков (лат. facies anterior corpi CII—III) и передний бугорок атланта (лат. tuberculum anteris atlantis) | Позвоночная, восходящая и глубокая шейная артерии (лат. vertebralis, cervicalis ascendens et profunda) | Шейные нервы CIII—CVIII (лат. cervicalis CIII—CVIII) | Наклоняет шейный отдел позвоночного столба вперёд и в сторону | : 13370 | |
| Верхняя косая часть (лат. pars obliqua superior) | Передние бугорки рёберно-поперечных отростков II—V шейных позвонков (лат. processus costotransversus TI—III) | Тело второго шейного позвонка (лат. corpus CII) и передний бугорок атланта (лат. tuberculum anteris atlantis) | ||||||
| Нижняя косая часть (лат. pars obliqua inferior) | Тела I—III грудных позвонков (лат. corpus TI—III) | Передняя поверхность рёберно-поперечных отростков трёх нижних шейных позвонков (лат. processus costotransversus CV—VII) | ||||||
| Длинная мышца головы (лат. longus capitis) | Поперечные отростки III—VI шейных позвонков (лат. processus transversus CI—VI) | Нижняя поверхность базилярной части затылочной кости (лат. pars basilaris ossis occipitalis) | Позвоночная, глубокая шейная артерии (лат. vertebralis, cervicalis profunda) | Шейные нервы CI—CIV (лат. cervicalis CI—CIV) | Наклоняет голову и шейный отдел позвоночного столба вперёд; поворот головы в сторону | : 46308 | ||
Надподъязычные мышцы[править | править код]
Надподъязычные мышцы (лат. suprahyoidei) лежат выше подъязычной кости, но ниже нижней челюсти, и являются дериватами жаберных дуг. Опуская нижнюю челюсть принимают участие в актах глотания и жевания. Надподъязычные мышцы (лат. suprahyoidei) входят в состав сложного аппарата, включающего в себя нижнюю челюсть, подъязычную кость, гортань, трахею, который играет важную роль в формировании членораздельной речи. Согласно международному стандарту Terminologia Anatomica (TA) к надподъязычным мышцам шеи (лат. suprahyoidei) относятся четыре мышцы, являющиеся по русскоязычной классификации срединными мышцами[1][2][3][4][5].
| Изображение | Название (части, брюшки) | Прикрепление | Кровоснабжение | Иннервация | Функция | Примечания | ||
|---|---|---|---|---|---|---|---|---|
| Начало | Конец | |||||||
| Двубрюшная мышца (лат. digastricus) | Переднее брюшко (лат. venter anterior) | Двубрюшная ямка нижней челюсти (лат. fossa digastrica mandibulae) | Переднее брюшко переходит в сухожилие, которое крепится к малому рогу подъязычной кости (лат. cornu minor ossis hyoidei), и переходит в заднее брюшко | Подподбородочная артерия (лат. submentalis) | Челюстноподъязычный нерв от тройничного нерва (лат. mylohyoideus nervi trigeminus) | Опускает нижнюю челюсть; тянет подъязычную кость вверх | : 46291 | |
| Заднее брюшко (лат. venter posterior) | Сосцевидная вырезка височной кости (лат. incisura mastoidea ossis temporalis) | Затылочная, задняя ушная артерии (лат. occipitalis, auricularis posterior) | Двубрюшная ветвь лицевого нерва (лат. digastricus nervi facialis) | |||||
| Шилоподъязычная мышца (лат. stylohyoideus) | Шиловидный отросток височной кости (лат. processus styloideus ossis temporalis) | Тело и большой рог подъязычной кости (лат. corpus et cornu major ossis hyoidei) | Затылочная, лицевая артерии и надподъязычная ветвь язычной артерии (лат. occipitalis, facialis, suprahyoideus arteriae lingualis) | Шилоподъязычная ветвь лицевого нерва (лат. stylohyoideus nervi facialis) | Тянет подъязычную кость назад, вверх и кнаружи | : 9625 | ||
| Челюстно-подъязычная мышца (лат. mylohyoideus) | Челюстно-подъязычная линия нижней челюсти (лат. linea mylohyoidea mandibulae) | Передняя поверхность тела подъязычной кости (лат. facies anterior corpi ossis hyoidei) | Подъязычная и подподбородочная артерии (лат. sublingualis, submentalis) | Челюстноподъязычный нерв от тройничного нерва (лат. mylohyoideus nervi trigeminus) | Тянет подъязычную кость вверх и кпереди, участвует в опускании нижней челюсти | : 46320 | ||
| Подбородочно-подъязычная мышца (лат. geniohyoideus) | Подбородочная ость нижней челюсти (лат. spina mentalis mandibulae) | Шейные нервы CI—CII (лат. cervicalis CI—CII) | : 46325 | |||||
Подподъязычные мышцы[править | править код]
Подподъязычные мышцы (лат. infrahyoidei) лежат ниже подъязычной кости и являются аутохтонными . Основной функцией является фиксация подъязычной кости, что делает возможной функцию надподъязычных мышц как дополнительных жевательных (опускание нижней челюсти); также подподъязычные мышцы осуществляют опускание гортани. Согласно международному стандарту Terminologia Anatomica (TA) к подподъязычным мышцам шеи (лат. infrahyoidei) относятся пять мышц, являющиеся по русскоязычной классификации срединными мышцами[1][2][3][4][5].
Подзатылочные мышцы[править | править код]
Подзатылочные мышцы (лат. suboccipitales) являются самыми глубокими и слабыми мышцами среди представленных. Сокращаясь, они участвуют в наклонах (назад, вперёд и в стороны) и вращениях головы за счёт движений в атланто-затылочном суставе (лат. articulatio atlantooccipitalis), в срединном атлантоосевом суставе (лат. articulatio atlantoaxialis mediana) и латеральном атлантоосевом суставе (лат. articulatio atlantoaxialis lateralis). Согласно международному стандарту Terminologia Anatomica (TA) к подзатылочным мышцам шеи (лат. suboccipitales) относятся шесть мышц, являющиеся по русскоязычной классификации глубоким срединными (предпозвоночными) мышцами[1][2][3][4][5].
Комментарии[править | править код]
Примечания[править | править код]
- ↑ 1 2 3 4 5 Синельников, 2009, с. 227.
- ↑ 1 2 3 4 5 6 Привес, Лысенков, Бушкович, 2006, с. 209.
- ↑ 1 2 3 4 5 Обухова, 2012, с. 19.
- ↑ 1 2 3 4 5 6 Пивченко, Трушель, Ковалева, 2011, с. 187.
- ↑ 1 2 3 4 5 Гайворонский, Ничипорук, 2005, с. 29.
- ↑ Синельников, 2009, с. 227—228.
- ↑ 1 2 3 Привес, Лысенков, Бушкович, 2006, с. 210.
- ↑ 1 2 3 Обухова, 2012, с. 20.
- ↑ 1 2 3 4 5 Гайворонский, Ничипорук, 2005, с. 30.
- ↑ Синельников, 2009, с. 228.
- ↑ 1 2 3 4 Пивченко, Трушель, Ковалева, 2011, с. 188.
- ↑ 1 2 3 4 5 Синельников, 2009, с. 232.
- ↑ 1 2 3 4 5 6 7 Привес, Лысенков, Бушкович, 2006, с. 213.
- ↑ 1 2 3 4 5 Обухова, 2012, с. 22.
- ↑ 1 2 3 Пивченко, Трушель, Ковалева, 2011, с. 189—190.
- ↑ 1 2 3 4 5 6 7 Гайворонский, Ничипорук, 2005, с. 32.
- ↑ 1 2 3 4 Обухова, 2012, с. 23.
- ↑ Пивченко, Трушель, Ковалева, 2011, с. 190—191.
- ↑ 1 2 3 Гайворонский, Ничипорук, 2005, с. 33.
- ↑ Синельников, 2009, с. 232—233.
- ↑ Пивченко, Трушель, Ковалева, 2011, с. 190.
- ↑ Синельников, 2009, с. 228—229.
- ↑ 1 2 3 Привес, Лысенков, Бушкович, 2006, с. 211.
- ↑ Гайворонский, Ничипорук, 2005, с. 31—32.
- ↑ Синельников, 2009, с. 229.
- ↑ Обухова, 2012, с. 20—21.
- ↑ Синельников, 2009, с. 229—230.
- ↑ 1 2 3 Обухова, 2012, с. 21.
- ↑ 1 2 Синельников, 2009, с. 230.
- ↑ Пивченко, Трушель, Ковалева, 2011, с. 188—189.
- ↑ 1 2 3 4 Привес, Лысенков, Бушкович, 2006, с. 212.
- ↑ 1 2 3 4 Пивченко, Трушель, Ковалева, 2011, с. 189.
- ↑ 1 2 3 Синельников, 2009, с. 231.
- ↑ Обухова, 2012, с. 21—22.
- ↑ Гайворонский, Ничипорук, 2005, с. 31.
- ↑ Синельников, 2009, с. 231—232.
- ↑ 1 2 3 4 5 Синельников, 2009, с. 233.
- ↑ 1 2 3 Пивченко, Трушель, Ковалева, 2011, с. 191.
- ↑ 1 2 3 Пивченко, Трушель, Ковалева, 2011, с. 192.
- ↑ 1 2 3 4 Привес, Лысенков, Бушкович, 2006, с. 196.
- ↑ 1 2 Обухова, 2012, с. 32.
- ↑ 1 2 3 4 Гайворонский, Ничипорук, 2005, с. 12.
- ↑ 1 2 Обухова, 2012, с. 33.
- ↑ Синельников, 2009, с. 233—235.
Литература[править | править код]
- Синельников Р. Д. Учение о костях, соединении костей и мышцах // Атлас анатомии человека. — 7-е изд. — М.: Новая волна, 2009. — Т. 1. — 344 с. — 4000 экз. — ISBN 978-5-7864-0199-9. — ISBN 978-5-94368-050-2. — ББК 28.706. — УДК 611+611.1/.8(075.8)(084.42).
- Пивченко П. Г., Трушель Н. А., Ковалева Д. В. Анатомия опорно-двигательного аппарата. Учебное пособие. — 2-е изд. — Минск: БГМУ, 2011. — 147 с. — 552 экз. — ISBN 978-985-528-429-2. — ББК 54.18 я73. — УДК 611.73(075.8).
- Гайворонский И. В., Ничипорук Г. И. Анатомия мышечной системы (мышцы, фасции и топография). Учебное пособие. — СПб: ЭЛБИ–СПб, 2005. — 84 с. — 552 экз. — ISBN 5-93979-123-9.
- Привес М. Г., Лысенков Н. К., Бушкович В. И. Анатомия человека. — 12-е изд. — СПб.: СПбМАПО, 2006. — 720 с. — 5000 экз. — ISBN 5-98037-028-5. — ББК 28.86. — УДК 611(075.8).
- Обухова Л. А. Функциональная анатомия мышечной системы // Анатомия человека / под. ред. Шмугурова К. В.. — Новосибирск: НГУ, 2012. — 102 с. — 150 экз.
Ссылки[править | править код]
- Gray, Henry. 1918. Anatomy of the Human Body. www.bartleby.com. Дата обращения 13 августа 2018.
- FMA browser. fma.si.washington.edu. Дата обращения 3 июля 2019.
- International Federation of Associations of Anatomists. www.unifr.ch. Дата обращения 13 августа 2018.
Источник
Мышцы шеи очень чувствительны к травмам, резким перепадам температуры, переохлаждениям. Анатомия их ничем не отличается от других мышечных массивов. В таблицах представлены сведения об их функциях и расположении, креплении. Самая частая их патология — миозиты. Среди травм лидируют ушибы, реже можно видеть растяжения.
Анатомия мышц шеи
Мышцы шеи, анатомия (таблица хорошо иллюстрирует сложность устройства этого участка тела) которой, несмотря на небольшой объем органа, очень сложна и включает 9 групп:
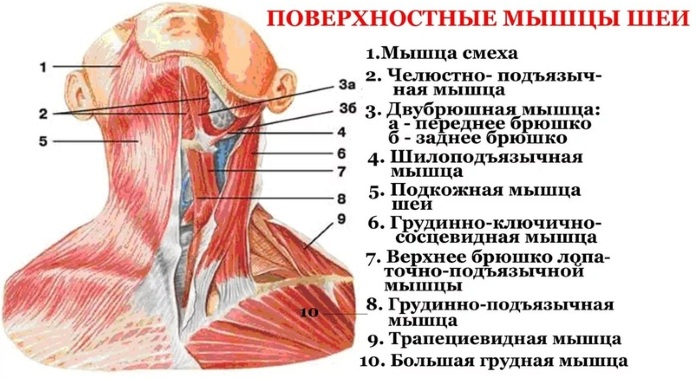 Мышцы шеи. Анатомия
Мышцы шеи. Анатомия
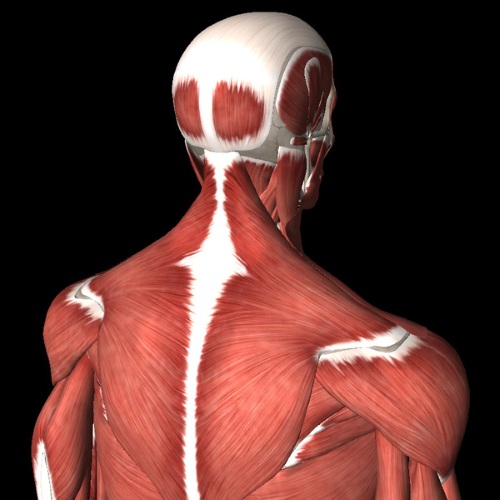
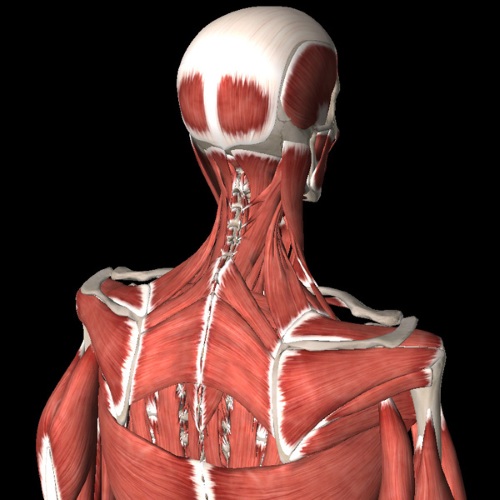

| Название | Где расположена | Выполняемые функции |
| Подкожная или платизма | Группа поверхностных мышц |
|
| Грудинно-ключично-сосцевидная | Группа поверхностно расположенных мышц |
|
| Двубрюшная, челюстно-подъязычная, подбородочно-подъязычная, шилоподъязычная мышцы. | Надподъязычная подгруппа мышц, срединная группа мышц шеи. | Опускает нижнюю челюсть и двигает подъязычную кость. |
| Лопаточно –подъязычная | Срединная группа, подгруппа подподъязычных мышц. |
|
| Грудинно-подъязычная | Срединная группа, подгруппа подподъязычных мышц. | Оттягивает подъязычную кость книзу. |
| Грудинно-щитовидная | Срединная группа, подгруппа подподъязычных мышц. | Движение гортани книзу |
| Щитовидно-подъязычная | Срединная группа, подгруппа подподъязычных мышц. | Участвует в движении гортани и подъязычной кости, сближая их. |
| Передняя, средняя и задняя лестничные | Латеральная группа глубоких шейных мышц. |
|
| Длинная мышца головы, латеральная прямая, длинная мышца шеи, передняя прямая мышца головы. | Медиальная группа глубоких мышц. |
|
Классификация заболеваний мышц шеи
Существует множество различных патологий. Чаще это воспалительные поражения либо дегенеративные изменения компонентов позвоночного столба. Реже встречаются травмы.
- Гнойное воспаление, вызываемое пиогенной флорой.
- Вирусный миозит — воспалительный процесс мышечной ткани, спровоцированный вирусами.
- Дерматомиозит, который представляет собой параллельное вовлечение в патологический процесс не только мышц, но и кожи. Является системной патологией, которую лечит ревматолог.
- Нейромиозит, сочетающий патологию нервных волокон и собственно мышц.
- Хондроз дисков между позвонками с рефлекторной болью.
- Артроз унковертебральных сочленений, который вторично поражает мышечные массивы области шеи.

- Растяжение мышц шейной области.
Опасность напряженного состояния мышц
Мышечное волокно может находиться в 2-х функциональных состояниях: либо в сокращенном, во время работы, либо в расслабленном на момент покоя. Первое состояние называется тонусом мышцы.
Для того, чтобы совершать движения или удерживать состояние равновесия, определенные мышечные структуры расслаблены, а остальные сокращаются. Когда мышца находится длительно в режиме работы и никак не может расслабиться, говорят о состоянии спазма. Это патологическое состояние. Особенно, когда оно проявляется клинически.
Мышцы шеи, анатомия (таблица дает четкую информацию о функциональности) которых предусматривает, что напряженное состояние в них не является безобидным. Напротив, оно может вызвать провокацию к ухудшению кровотока к головному мозгу, лицу и другим органам.
Особенно такие изменения опасны для лиц старшей возрастной группы. При наличии инсультов в анамнезе и хронической ишемии сосудов мозга нужно остерегаться спазма особенно.
Что такое мышечный спазм, характер боли, куда отдает?
Речь идет о длительном сокращении мышечных волокон. В таком режиме они перенапрягаются и могут пережимать как нервные волокна, так и сосуды, а также другие структуры, расположенные по соседству анатомически.
В первую очередь при мышечном спазме шеи беспокоит боль. Она локализована в шее, сзади и по бокам. Реже болевой синдром расположен спереди. Иррадиация зависит от того, какая мышца напряжена и находится в состоянии гипертонуса. Обычно боль отдает в плечо и надплечье.
Случается, что этот признак является единственным проявлением мышечного шейного спазма. Он маскируется ограниченностью движений в плечевом суставе и поэтому это состояние часто расценивают как проявление остеоартроза плеча.
Нередко пациенты при заболевании мышц шеи обращаются с дискомфортом и выраженной тяжестью в затылочной области. Симптоматика усиливается в ночное время.
Следующий возможный признак представляет собой головная боль. Она возникает из-за того, что к содержимому черепной коробки, органам головы и шеи затрудняется приток, а от них — отток крови. Боль не пульсирующая, а больше постоянная и тупая. Эквивалентом может быть головокружение, свидетельствующее о нехватке поступления кислорода к мозгу.
У лиц разного возраста отмечается нестабильность артериального давления. Она проявляется потемнение в глазах, мельканием “мушек”, вплоть до эпизодов потери сознания. Иногда бывает только головная боль в области затылка или некоторая скованность.
Когда спазм в шейных мышцах становится постоянным и хроническим, возможны отдаленные проявления. Так, меняется цвет кожи на кистях рук, она становится более холодной наощупь. Меняется чувствительность. Это чувство ползания мурашек или вовсе потеря чувствительности.
В более тяжелых случаях появляется слабость в мышцах кистей и предплечий. Возможно появление некой атрофии мышц руки. Становится тяжелее прощупать пульс из-за измененного тонуса сосудов. Кисть может отекать с одной или обеих сторон.
Причины и локализация спазма
Основными причинами спазмов считаются:
- Новообразования костных структур, мышечных массивов и других тканей (первичные и метастатические).
- Миозит различной природы.
- Хондроз шейных позвонков.
- Корешковый синдром.
- Миелопатия на уровне шейных позвонков.
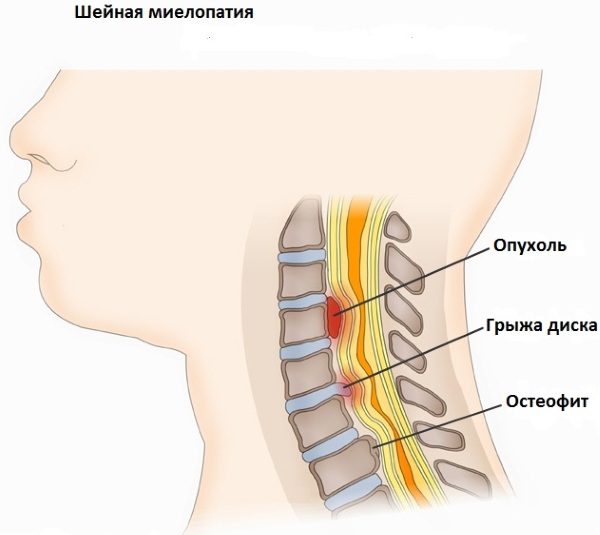
- Патология осанки (кривошея).
- Спондилез и спондилоартроз.
- Унковертебральный артроз.
- Травма шеи.
- Растяжения мышц.
- Психотические и невротические расстройства.
- Дефицит магния, кальция в организме, а также гормональный дисбаланс.
Устранение спазма в мышцах шеи
Таблица функциональности всех 9 групп мышц шейного отдела и их анатомических особенностей свидетельствует о хрупком локальном равновесии. Спазматические боли и скованность значительно затрудняют повседневную жизнь, становясь причиной временной нетрудоспособности. А при хроническом течении без лечения это состояние может привести к инвалидности.
Чтобы избавиться от спазма, принимается целый комплекс мер. Это не только препараты, но и физлечение, а в период утихания боли и лечебная гимнастика, физическая культура, которая направлена на укрепление мышц шеи.
Медикаменты
В первую очередь используются миорелаксанты. Речь идет о препаратах, которые расслабляют мышцы. Это симптоматическое и патогенетическое направления лечения. В ход идут как препараты центрального, так и периферического действия.
Врачи в первые дни рекомендуют инъекции в мышцу. Эта мера позволяет быстрее добиться желаемого эффекта. Единственная опасность заключается в снижении уровня артериального давления.
Это следует иметь в виду у лиц, принимающих антигипертензивные препараты, а также у лиц, склонных к гипотензии. Неправильный подбор дозы может вызвать сосудистый коллапс, который очень опасен, особенно для пожилых пациентов.
Среди известных названий Сирдалуд, Мидокалм, Тизанидин. После 5 дней парэнтерального введения переходят на таблетки. Здесь также очень важно адекватно титровать и подбирать дозы препаратов во избежание нежелательных побочных действий.
Нестероидные препараты противовоспалительного действия помогают при миозитах и хондрозе, как причинах мышечного спазма. Подход такой же ступенчатый: начинают терапию с инъекций, а завершают приемом таблеток.
Гормональные препараты назначаются при выраженном болевом синдроме. С осторожностью они применяются при высоких цифрах артериального давления. Назначают капельницы с Дексоном или Преднизолоном. На таблетированные формы переходят редко.
Препараты, направленные на восстановление проведения нервного импульса по волокнам — еще одно направление терапии. При длительном напряжении мышц нарушается питание всех структур. В том числе, нервов.
Поэтому продолжительный спазм ведет к различным нарушениям чувствительности, а иногда и к расстройствам моторной деятельности вплоть до парезов (легких нарушений мышечного тонуса предплечий, плечей). Перед назначением средств этой группы необходима консультация невролога. Обычно используют препараты на основе тиоктовой кислоты, а также винпоцентин.
Сосудистые препараты применяют как вспомогательную терапию. Она позволяет несколько улучшить кровоток. Но следует с осторожностью назначать медикаменты этой группы по отношению к пожилым лицам и тем, у кого в анамнезе есть нарушения ритма сердца. Применяют Актовегин, Пентоксифиллин и другие аналоги.
Физиопроцедуры
В острый период при выраженном болевом синдроме использование физиотерапии не показано. Напротив, их использование может усугубить ситуацию и усилить мышечный спазм.
По мере стихания клинических проявлений можно назначать электрофорез, а также гальванизацию. Это и воздействие токов, и более быстрое, адресное проведение лекарств к месту патологического очага.
В перспективе возможно использование дарсонвализации, а также электростимуляции. При наличии невротического компонента назначают электросон, а также контрастный душ и гидромассаж.
Среди лечебных механизмов физиотерапевтических процедур на первом месте устранение мышечного спазма. Поэтому они могут даже ликвидировать судорожный синдром. Стимулирующие же методики улучшают кровоток, укрепляя сосудистую стенку. В итоге подкрепляется обезболивающее действие медикаментозных препаратов.
Расслабляющие приемы
На этапе выраженной боли недопустимы агрессивные массажные методики. Они только усилят спазм мышечных волокон и усугубят болевые ощущения. Допускается легкий самомассаж и плавные поглаживающие массажные движения.
Массаж и самомассаж мышц
Движения допускаются не только в регионе шеи. Они могут спускаться на предплечья и мышцы туловища. Агрессивные движения, а также любые движения, вызывающие боль, крайне нежелательны.
Мышцы шеи (анатомия, таблица основных функций, которые она предусматривает, дает возможность оценить степень риска в этих группах) довольно капризны. Важно очень осторожно касаться их, чтобы не вызвать коллапс, дотронувшись до сосудисто-нервного пучка. Выполнять массаж можно как одной, так и двумя руками.
Касаются кожи как ладонями, так и осторожно пальцами. Допустимы легкие “пощипывания”, “переминания”, “поглаживания”. По мере переносимости разрешаются надавливания, но не через боль.
Среди допустимых областей, где можно делать массаж и самомассаж, такие регионы, как спина, грудная клетка, живот. При наличии невротического компонента не лишним будет расслабляющий массаж лица.
Гимнастика
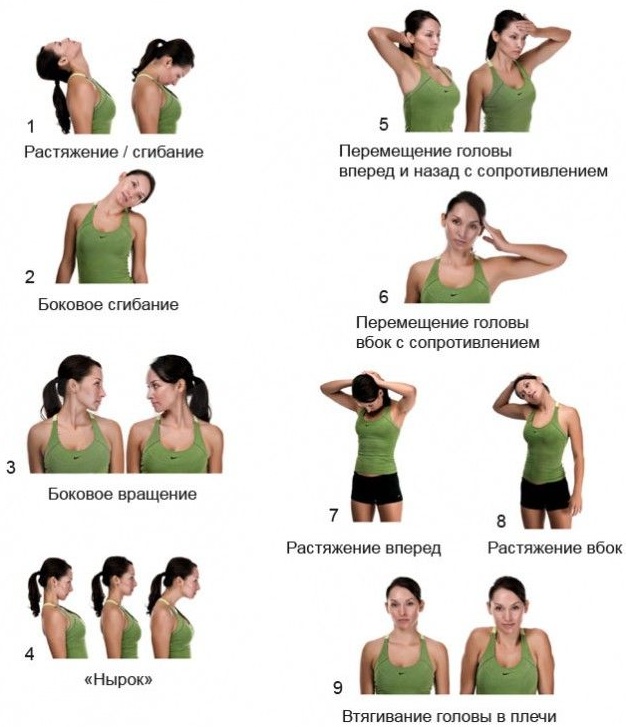
Выполнение упражнений советуют как только стихла боль. Кроме того, гимнастику можно делать потом и в рамках профилактики.
Для этого рекомендуется дважды, трижды в неделю, а то и чаще, прибегать к комплексам несложных упражнений. Лучше их индивидуально разрабатывать с доктором ЛФК.
Лечение в домашних условиях
Мышцы шеи (анатомия, таблица данных представляет аналитику для необходимости иммобилизации) нуждаются в покое. До момента обращения к доктору рекомендуется пользоваться воротником Шайнца. Эта мера необходима для ограничения подвижности шеи.
В домашних условиях также можно использовать аппликатор Кузнецова. Но предварительно следует посоветоваться с доктором о том, как долго и каким образом это лучше выполнять.
Причины и симптомы растяжения мышц шеи
Растяжение сегодня считается второй по частоте встречаемости среди всех травм шейной области. Лидирующую позицию занимает ушиб. Растяжение относится к болезненным травмам. Поэтому его нужно адекватно и своевременно лечить.
Суть травмы сводится к тому, что при непомерно большой нагрузке на мышечные массивы шеи волокна их перенапрягаются и могут перерастягиваться. Это травматично для них в целом.
Поэтому некоторые из них могут даже повредиться и надорваться или порваться. Может скапливаться кровь и лимфа, которые впоследствии без лечения могут стать причиной выраженного воспаления и даже нагноения при присоединении гноеродной инфекции.
Каков механизм травмы:
- чрезмерная физическая нагрузка;
- длительное антифизиологическое положение головы и шеи;
- ДТП;
- падение;
- удар;
- вывихи и подвывихи в шейном отделе позвоночника;
- выполнение спортивных упражнений без разминочных упражнений.
Мышцы шеи могут повреждаться не только во время травмы. Различают также провоцирующие факторы. К ним травматологи и нейрохирурги относят наличие имеющихся проблем с шеей. Это фиброималгия, спондилоатроз, хондроз и наличие различных по размеру грыж в межпозвоночных дисках.
Среди симптомов на первый план выходит боль в шее. Она, как правило, односторонняя. При этом выраженность зависит от площади поражения, силы удара и целостности мышечных волокон. Пациенту тяжело совершать различные движения. Особенно трудно даются наклоны и повороты. Поэтому, чтобы повернуть голову, приходится двигаться всем корпусом.
Внешне область растяжения может быть отечной. Иногда видны гематомы. При пальпации они болезненные. Кожа может быть на первых порах покрасневшей и горячей. Это воспалительная реакция.
Мышцы рассматриваемой области спазмируются, поэтому при прощупывании могут быть резко болезненными. В местах прикрепления можно обнаружить максимально выраженные боли.
Лечение
При растяжениях следует незамедлительно обратиться к травматологу. Ведь неизвестно без снимка и очного осмотра врача, что же на самом деле случилось.
На этапе первой помощи можно приложить холод или лед на область поражения. Если есть воротник Шайнца, то с его помощью шее придают неподвижность, увеличивая расстояние между позвонками и минимизируя при этом дальнейшую травматизацию.
Медикаментозная терапия
Среди лекарственных средств наибольшей эффективностью при растяжениях обладают нестероидные противовоспалительные препараты. Описываемая травма сопровождается выраженным болевым синдромом. Поэтому предпочтение отдают средствам с наиболее выраженным обезболивающим и противовоспалительным эффектом. Это Кеторол и Нимесил.
Подходит для лечения растяжений ступенчатый подход: сначала — инъекции препаратов, а потом плавный переход на таблетки или суспензии, порошки. Кеторол вводится в мышцу при усилении болей, а дважды в сутки можно использовать Диклофенак. По мере стихания боли инъекции заменяют на таблетки Ибупрофена или Мелоксикама.
Важно помнить о защите желудка, ведь все указанные выше препараты ослабляют барьер слизистой оболочки органов ЖКТ, в разы увеличивая вероятность развития дефектов: эрозий и даже язв. Для этого используется Разо, Омез или Эманера. Все НПВС применяют только после приема пищи, а не на голодный желудок.
Параллельно можно использовать НПВС местно. Это мази, гели и крема на основе нестероидных противовоспалительных компонентов. Втирать в область шеи их следует осторожно, без агрессивных массажных движений. Только легкие растирающие.
Неплохо помогают комплексные препараты. Так, гель Индовазин, сочетает в себе не только НПВС (индометацин), но и венотоник Троксерутин. Средство хорошо ликвидирует явления воспаления в месте растяжения и устраняет сформированные и формирующиеся гематомы.
С этой целью могу
