Спазм мышц спины в поясничном отделе при грыже
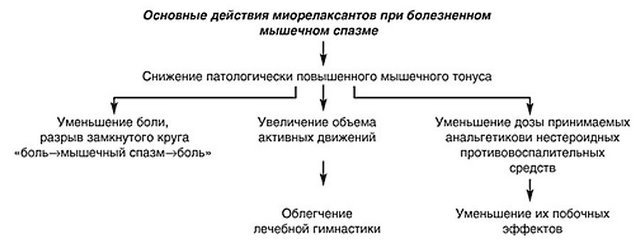
Миорелаксанты – нестероидные медицинские препараты направленного действия. Они предназначены для устранения мышечного спазма, расслабления скелетной мускулатуры человека, а также улучшения кровообращения. Данные препараты принимаются, когда пациенту необходимо снизить острые болевые ощущения.

Миорелаксанты при грыже поясничного отдела позвоночника
Запомните: Принимать такие препараты без показаний врача строго запрещено!
В статье мы поговорим о том, как работают такие препараты, в каких случаях они назначаются и какие имеют противопоказания.
Особенности работы миорелаксантов
Миорелаксанты делятся на две группы в соответствии с направленностью их действия:
- Миорелаксанты центрального действия
- Миорелаксанты периферического действия
Медицинские препараты этой группы обладают несколькими важными свойствами. К ним относятся:
- Высокий уровень направленности. Перед лекарствами первого типа (центрального действия) стоит задача — подавить мышечную активность (при этом нервные импульсы, которые отвечают за осанку и работу мышц, продолжают проходить). При приеме препарата у человека снимается спазм, а мышцы полностью расслабляются. Перед миорелаксантами второго типа (периферического действия) стоит другая задача — препятствовать передаче нервных импульсов. Однако при приеме таких препаратов могут возникнуть негативные последствия в виде проблем с передвижением или утратой способности неподвижно стоять.
- Высокий уровень переносимости организмом. Современная медицина старается достичь того, чтобы миорелаксанты легко воспринимались организмом, имели меньше противопоказаний и побочных эффектов.
- Сочетаемость с другими лекарствами. Миорелаксанты – не единственные препараты, назначаемые врачом пациенту. Они должны хорошо сочетаться с другими медикаментами, чтобы увеличивать производимый эффект. Наибольшую эффективность лечения грыжи позвоночника показал комплекс лекарств, в которых входят как миорелаксанты центрального действия, так и нестероидные противовоспалительные препараты.

Схема действия миорелаксантов для понимания принципа работы
Важно понимать, что благодаря миорелаксантам можно избавиться от мышечного спазма и снизить болевые ощущения, однако вылечить саму грыжу с их помощью не получится.
Узнайте, какой бывает блокада при грыже и для чего она нужна, из нашей новой статьи — «Блокада при грыжи поясничного отдела позвоночника».
Цены на витамины и минералы
Возможные побочные эффекты
При всех положительных свойствах миорелаксантов у них есть всё же одно «но»: миорелаксанты расслабляют абсолютно все мышцы, из-за чего человеку сложно двигаться. Также это лишает мышцы защитной функции организма. По этой причине в вопросе назначения миорелаксантов складывается двоякая ситуация: их прием может как улучшить самочувствие пациента, так и ухудшить его. Поэтому перед использованием препаратов стоит консультироваться с врачом.

Побочных эффектов нельзя избежать. С ними приходится мириться, если хочется выздороветь
Могут возникнуть и другие побочные эффекты:
- сухость во рту;
- постоянная сонливость;
- проблемы с мочеиспусканием.
Несмотря на побочные эффекты, данная категория лекарственных препаратов широко используется при лечении межпозвоночной грыжи.
В деталях о лекарствах
Врачи чаще всего назначают проверенные временем лекарства. Все они обладают сильным лечебным эффектом. Неправильное их применение приведёт к серьёзным проблемам со здоровьем. Также они должны сочетаться с НПВС для большего эффекта от лечения.
Чаще всего при грыже позвоночника назначаются следующие миорелаксанты:
- «Баклосан».
- «Тизанил».
- «Баклофен».
- «Сирдалуд».
- «Мидокалм».
Рассмотрим их и некоторые альтернативные варианты подробнее.
«Баклосан»
Баклосан – эффективный препарат, но со множеством нюансов применения
Этот препарат является миорелаксантом центрального действия. В аптеках вы можете найти «Баклосан 10» и «Баклосан 25» в форме таблеток. Цифры 10 и 25 – это количество мг основного действующего вещества. Принцип работы препарата заключается в подавлении нервных импульсов. Итог — сокращение напряжения мышц. «Баклосан» не оказывает негативного воздействия на ЦНС и сами мышцы. При неврологических заболеваниях препарат используется для уменьшения частоты спазмов и судорог. Это облегчает движение суставов и способствует большей эффективности при занятиях физическими упражнениями. Также препарат улучшает эффект от массажа и мануальной терапии. Но у «Баклосана» большое количество противопоказаний:
- психические расстройства;
- гиперчувствительность к компонентам лекарства или же их непереносимость;
- эпилепсия, судороги или же болезнь Паркинсона;
- язва желудка и двенадцатиперстной кишки;
- почечная недостаточность.
Также «Баклосан» имеет некоторые побочные действия, такие как:
- головокружение, бессонница, излишняя утомляемость;
- депрессия, галлюцинации;
- гипотония;
- рвота, тошнота;
- повышение потливости;
- проблемы с дыханием;
- почечная недостаточность (при длительном лечении).
Для взрослых начальная доза — пять мг. Принимать три раза в день. Постепенно дозу следует увеличивать вплоть до тридцати мг. Максимальная суточная доза — сто мг.
Детям тоже назначается начальная доза в пять мг. Постепенно увеличивать суточную дозу в соответствии с возрастом ребенка: если ему от года до двух — до двадцати мг, от двух до шести — до тридцати мг, от шести до десяти — до шестидесяти, от десяти лет и далее — до двух мг на каждый килограмм веса ребенка.
Особые указания: при приёме препарата «Баклосан» лучше воздержаться от вождения автомобиля и от работы, которая потребовала бы повышенного внимания,концентрации, быстроты реакции.
Прямой аналог данного препарата — «Баклофен».
«Тизанил»
«Тизанил» относится к миорелаксантам центрального действия, выпускается в виде таблеток и капсул. Действующее вещество — тизанидин. Данное лекарственное средство способствует угнетению возбуждения в спинном мозге, отвечающего за регуляцию тонуса мышц.
«Тизанил» – миорелаксант, который выпускается в нескольких вариантах
Главный плюс препарата «Тизанил» заключается в его быстром всасывании в кровь.
Приём производится внутрь 3 раза в день. При тяжелых затяжных проблемах — дополнительно следует принять на ночь ещё одну таблетку.
Данное лекарственное средство нельзя принимать при:
- гиперчувствительности;
- периоде лактации;
- проблемах с печенью.
Также «Тизанил» противопоказан беременным, кормящим грудью женщинам и детям.
Данный препарат несовместим с такими лекарственными средствами, как «Авоксин», «Феварин», «Зиндолин», «Липрохин», «Микрофлокс» и подобными им.
Побочные эффекты лекарства «Тизанил»:
- головокружение, сонливость;
- бессонница, нарушения сна;
- утомляемость;
- гипотония, брадикардия;
- рвота, тошнота, очень редко доходит до гепатита;
- слабость в опорно-двигательном аппарате.
Особые указания: воздержаться от вождения и опасной работы. Это может привести к нежелательным последствиям.
Известный аналог препарата — «Сирдалуд».
«Баклофен»
«Баклофен» — миорелаксант, воздействующий исключительно на мышцы, не затрагивая нервную систему. Он выпускается в форме таблеток. Лекарство необходимо принимать вместе с пищей, потому что так оно лучше усваивается в желудочно-кишечном тракте. Принимается взрослыми сначала по пять мг три раза в день, детьми — по два мг четыре раза в сутки. Впоследствии доза доходит до двадцати пяти-тридцати мг в сутки. Максимальная суточная доза — сто мг.
«Баклофен» – препарат, у которого похожее с «Бакласан» действующее вещество
«Баклофен» снижает мышечные спазмы, увеличивает подвижность, уменьшает боль.
Противопоказания к применению:
- период кормления и беременность;
- болезни почек, например, почечная недостаточность;
- психозы;
- судороги;
- эпилепсия;
- повышенная чувствительность;
- болезнь Паркинсона.
Врач назначает ограниченное применение лекарства в случае, если возраст ребёнка меньше двенадцати лет. Также ограничение распространяется на пожилых людей и пациентов, страдающих от атеросклероза, язвы желудка и двенадцатиперстной кишки, сахарного диабета.
У препарата «Баклофен» сильные побочные эффекты. К ним относятся:
- головокружение и сонливость;
- судороги, проблемы с вестибулярным аппаратом;
- депрессия;
- эйфория;
- гипотония;
- слабость, тошнота, рвота;
- нарушение нормальной работы печени (при длительном применении этого лекарства).
Запомните: Препарат «Баклофен» усиливает как действие, так и побочные эффекты других лекарств. Приведём пример: препарат в сочетании с некоторыми антидепрессантами может вызвать устойчивые галлюцинации.
Особые указания: «Баклофен» снижает уровень реакции и четкой чувствительности, поэтому следует воздержаться от вождения транспорта, а также от работы, которая требует повышенного внимания, концентрации, быстрой реакции.
Видео – Как работает Баклофен
«Сирдалуд»
«Сирдалуд» можно отнести к миорелаксантам центрального действия, поскольку он направлен на полное расслабление мышц. Он не затрагивает нервную систему. Основное действующее вещество — тизанидин. Лекарство выпускается лишь в форме таблеток. Его рекомендуется принимать как на ранних стадиях, так и при острых формах заболевания. «Сирдалуд» также обладает свойствами анальгетика.
Приём: суточная доза — по четыре мг три раза в день. При выраженной боли разрешается ещё четыре мг препарата перед сном.
«Сирдалуд» наравне с «Мидокалм» считается лучшим миорелаксантом
«Сирдалуд» нельзя применять при:
- гиперчувствительности;
- серьезных проблемах в работе печени или почек.
Данный препарат противопоказан детям и пожилым людям, а также кормящим матерям.
Запомните: «Сирдалуд» нельзя сочетать с мочегонными препаратами. Это может вызвать у больного брадикардию или гипотонию.
Побочные эффекты у лекарства бывают следующие:
- головокружение, тревожность, сонливость;
- сухость во рту;
- гипотония или гипертония (однако, давление изменяется незначительно);
- рвота, тошнота;
- мышечная слабость;
- нарушение функции желудочно-кишечного тракта;
- острый гепатит.
Особые указания: Лучше воздержаться от управления транспортом и работы, где от вас требуется повышенное внимание и концентрация, а также быстрая реакция.
«Мидокалм»
«Мидокалм» – самый современный, самый частоназначаемый, а значит – миорелаксант № 1.
Он является миорелаксантом центрального действия. Выпускается в виде таблеток. Данный препарат обладает сильным обезболивающим эффектом. Также он усиливает эффект анальгетиков и нестероидных противовоспалительных лекарств. Препарат позволяет быстро снять спазм в мышцах и расширить сосуды.
Применение: начальная доза для взрослых составляет по пятьдесят мг три раза в день.
В зависимости от возраста детям может быть назначен следующий приём: если ребёнку от года до шести — пять мг на каждый кг веса три раза в день. В возрасте от семи до четырнадцати лет назначается до четырёх мг на каждый кг веса.
Его нельзя применять принимать при:
- гиперчувствительности;
- нервно-мышечных патологиях;
- кормлении ребёнка;
- проблемах в работе печени или почек.
Также «Мидокалм» противопоказан к применению детям возрастом до года.
Побочные эффекты у этого препарата следующие:
- мигрень;
- гастралгия;
- аллергические реакции;
- тошнота, рвота;
- гипотензия.
Аналогом является «Толперизон».
«Панкуроний»

«Панкуроний» – один из часто используемых миорелаксантов для хирургических операций
«Панкуроний» – это раствор панкурония бромида. Продаётся в ампулах дозировкой два мг и четыре мг. Является миорелаксантом периферического направления. Препарат блокирует нервные импульсы между нервом и мышцей. Используется во время хирургических операции под общей анестезией для:
- Облегчения интубации трахеи (введения эндотрахеальной трубки в трахею с целью обеспечения проходимости дыхательных путей).
- Релаксации скелетной мускулатуры в ходе длительных операций.
Также «Панкуроний» может использоваться при наличии столбняка, судорог из-за передозировки другими лекарственными средствами или из-за воздействия электротока.
К побочным действиям относятся:
- понижение или же повышение артериального давления;
- частоты сердечных сокращений;
- аллергические реакции;
- гиперимия;
- слюнотечение;
- повышение ВГД;
- аритмия.
Противопоказания: Гиперчувствительность или индивидуальная непереносимость.
C осторожностью «Панкуроний» принимается при:
- тахикардии;
- нарушении КОС и электролитного баланса;
- дегидратации;
- почечной недостаточности;
- слишком высокой или низкой температуре тела;
- полиомиелите, миастении;
- проблемах с дыханием;
Особые указания: Во время беременности и в период лактации «Панкуроний» принимать нежелательно.
Аналогами являются следующие лекарства: «Мускурон», «Павулон».
«Тубокурарин»
«Тубокурарин» — препарат в виде «смеси» внутривенных инъекций и вещества тубокурарина хлорида. Он блокирует рецепторы мышц, воспринимаемые медиатором. По этой причине мышцы не реагируют на нервный импульс. Применяется при длительных хирургических операциях, в которых требуется релаксация скелетных мышц на период более часа. Также используется при судорогах от столбняка. Если говорить о травматологии – тубокурарин применяется для восстановления при переломах костей, вправления вывихов, а ещё для профилактики травм при электросудорожной терапии.

«Тубокурарин» поможет избавиться от судорог и боли в мышцах
Побочные действия могут быть следующими:
- снижение артериального давления;
- аллергия;
- бронхоспазм;
- нарушение сердечной деятельности;
- остановка дыхания.
«Тубокурарин» противопоказан при наличии следующих признаков:
- гиперчувствительность;
- миастения;
- печеночная недостаточность;
- хроническая почечная недостаточность.
Также препарат противопоказан для применения в пожилом возрасте.
Для увеличения срока действия «Тубокурарин» можно использовать совместно с другим миорелаксантом под названием «Дитилин».
Запомните: «Тубокурарин» не совместим с такими средствами, как «Неостигмин», «Прозерин», «Галантамин».
«Дитилин»
«Дитилин» – препарат весьма ограниченного периода действия
Продаётся в форме раствора для внутримышечных и внутривенных инъекций. Данный препарат основан на веществе суксаметония йодид. Фармакологический эффект похож на таковой от «Тубокурарин». Поэтому они применяются совместно, чтобы усилить лечебный эффект и удлинить срок действия.
Где применяется:
- В хирургических операциях длительностью не менее одного часа для расслабления скелетной мускулатуры.
- При интубации (перед введением эндотрахеальной трубки).
В травматологии он используется в тех случаях, когда необходимо уменьшить боль и расслабить мышцы перед вправлением вывиха и восстановлением на место кости. «Дитилин» помогает при профилактике травм, полученных в результате электроимпульсной терапии, судорог из-за отравления стрихнином а также столбняка.
Побочными эффектами лекарства являются:
- аритмия;
- лихорадка;
- повышение ВГД;
- брадикардия;
- аллергические реакции;
- длительный паралич дыхательных мышц;
- снижение артериального давления.
Дитилин нельзя принимать, в случае, если у пациента наблюдается:
- печеночная недостаточность;
- гиперчувствительность;
- острая почечная недостаточность;
- гипертермия.
Также не допускается к применению беременным женщинам и детям в возрасте до года.
Под контролем врача-специалиста данный препарат может приниматься больным, у которого:
- анемия;
- туберкулёз;
- терминальная стадия печеночной недостаточности;
- сильная интоксикация парами веществ для истребления насекомых или такими лекарствами, как «неостигмин», «физостигмин», «дистигмин», «фосфолин».
Читайте также полезную и подробную информацию в нашей новой статье — «Уколы при остеохондрозе поясничного отдела позвоночника».
Подводим итоги
Цены на обезболивающие средства от боли в спине
Миорелаксанты являются правильным выбором при желании избавиться от болевых ощущений как при грыже поясничного отдела позвоночника, так и при при других заболеваниях опорно-двигательного аппарата. После того как состояние больного облегчится, он сможет выполнять лечебные физические упражнения, свободно проходить курс лечения и полноценно жить, не испытывая постоянного дискомфорта.
Межпозвоночная грыжа — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Межпозвоночная грыжа — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
Симптомы боли при грыжах
Существуют маркеры, или «особые флажки», которые позволяют предположить, что боль связано именно с поражением опорно-двигательного аппарата и имеет дискогенный характер. Это следующие симптомы и признаки:
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.
Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.
Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
НПВС: снимаем боль и воспаление
Препараты из группы НПВС, или нестероидных противовоспалительных средств, представляют собой «три кита лечения воспаления». Это снижение температуры тела, или жаропонижающее влияние, обезболивающий эффект, а также противовоспалительное действие. Жаропонижающее действие нас не интересует, ведь при протрузиях и грыжах температура тела не повышается, и парацетамол (Панадол) и прочие лекарственные препараты вроде ибупрофена (Нурофен) не нужны.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.
Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
Миорелаксанты: расслабление мышц
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Витамины
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Физиотерапия, ЛФК и массаж
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление г?
