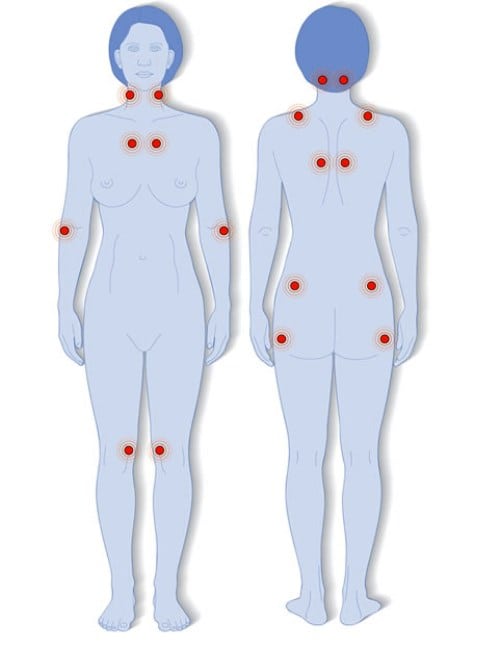
Тянет мышцу между ног с права


Боль в промежности – довольно распространённый признак, который может возникать как у представительниц женского пола, так и у мужчин, в независимости от возрастной категории. В подавляющем большинстве случаев подобный симптом указывает на протекание какого-либо заболевания органов мочеполовой системы. Из этого следует, что источники для лиц обоих полов могут быть как общими, так и индивидуальными.
Наиболее часто, помимо болевых ощущений клиническую картину составляют такие проявления, как дискомфорт во время ходьбы или при длительном сидении, зуд и жжение в проблемной области, а также нарушение процесса мочеиспускания.
Поставить правильный диагноз и выяснить причину клиницист сможет только после изучения результатов лабораторно-инструментальных обследований. Лечение диктуется предрасполагающим фактором, но зачастую основывается на консервативных методиках.
Наиболее часто причины боли в промежности заключаются в протекании того или иного заболевания, поражающего мочеполовую систему, которая у мужчин и женщин имеет разное строение, поэтому и источники такого симптома будут разделяться на несколько групп.
Первая категория включает в себя патологические состояния, для которых разделение по половому признаку не имеет смысла. К ним стоит отнести:
- продолжительное влияние на организм низких температур;
- травмирование или ранение промежности;
- заболевания, поражающие кожный покров, при которых образуются фурункулы, кондиломы иди папилломы;
- патологии ЖКТ, в частности, образование геморроидальных узлов внешней и внутренней локализации, проктит и парапроктит, а также анальные трещины;
- синдром тазовой боли хронического характера;
- нерациональное питание;
- травматический половой контакт;
- некоторые ЗППП, например, гонорея или трихомониаз;
- мочекаменная болезнь;
- перенесённые ранее хирургические вмешательства на органах мочеполовой системы;
- злокачественные новообразования или метастазирование рака;
- нерациональное питание;
- остеохондроз;
- глистная инвазия;
- непроходимость кишечника;
- паховая грыжа;
- воспаление паховых лимфатических узлов.
Боль в промежности у мужчин также может быть вызвана такими предрасполагающими факторами:
- острая или хроническая форма простатита;
- протекание воспалительного процесса в уретре, яичках или семенном бугорке;
- абсцесс или онкология предстательной железы;
- ущемление полового нерва;
- аденома и кисты простаты;
- кистозные новообразования в яичке, придатке яичка или в семенном канатике;
- наличие эпидидимита или орхоэпидидимита;
- везикулит;
- травмирование мошонки или пениса;
- перекрут яичка;
- расширение вен яичка, что также носит название варикоцеле.
Боль в промежности у женщин обусловлена такими причинами:
- внематочной беременностью;
- воспаление маточных труб или влагалища;
- разрыв кисты яичника – при этом болевые ощущения будут отмечаться не только при ходьбе, но также во время или после секса, или же в случаях длительного сидения. Боли могут локализоваться как слева, так и справа, что указывает на поражённый яичник;
- эндометриоз;
- цистит;
- онкологическое поражение матки;
- гинекологические заболевания, нарушающие нормальную микрофлору влагалища;
- варикозное расширение вен промежности.
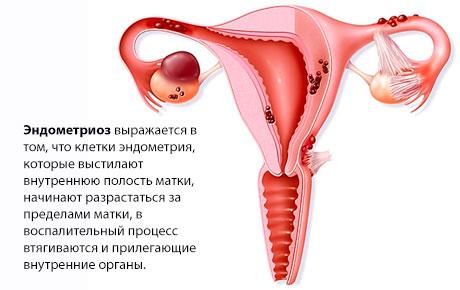
Эндометриоз – возможная причина боли в промежности у женщин
Помимо этого, подобный симптом у представительниц женского пола может возникать при месячных или во время вынашивания ребёнка.
Отдельно стоит отметить про боли в промежности при беременности. По времени возникновения такой симптом появляется:
- перед родами – болезненность свидетельствует о том, что женщина в ближайшие несколько суток станет матерью, а малыш вплотную приблизился к родовым путям. Несмотря на то что боль в промежности перед родами нельзя назвать нормальной, она не является поводом для беспокойства;
- непосредственно во время беременности – зачастую возникает примерно на 35 неделе внутриутробного развития плода, поскольку начиная с этого периода женский организм готовится к родовой деятельности, а именно раздвигаются тазобедренные кости. Кроме этого, подобный признак выражается, если сдавливает седалищный нерв. Однако не во всех ситуациях такой признак считается нормальным явлением — боль в промежности на ранних сроках выступает в качестве тревожного сигнала, указывающего на вероятность выкидыша;
- после появления ребёнка на свет – также считается нормальным, но неприятным следствием родовой деятельности. Очень часто роды приводят к различным травмам, разрывам и иным явлениям. Зачастую боль в промежности после родов проходит самостоятельно через несколько суток после рождения малыша.
В зависимости от предрасполагающего фактора боль в области промежности у мужчин и женщин делится на:
- первичную – формируется на фоне различных неврологических нарушений или прямого травмирования этой зоны;
- вторичную – является таковой, если иррадиирует при поражении других внутренних органов, например, простаты, матки или мочевого пузыря.
По происхождению подобный симптом бывает:
- висцеральным – основной причиной выступает раздражение нервных окончаний, локализующихся непосредственно в органах мочеполовой системы;
- психогенным – зачастую возникает при отсутствии протекания того или иного недуга, у лиц с определёнными особенностями характера или как ответ организма на стрессовую ситуацию;
- нейрогенным – развивается при поражении нервных тканей в данной области.
В зависимости от характера проявления существуют следующие виды болевого синдрома:
- тянущая боль в промежности – может указывать на протекание онкологического процесса;
- распирающая боль – очень часто испытывают женщины во время протекания вагинита. Болезненность распирающего типа также присутствует незадолго до родов;
- резкая боль в промежности – обуславливается мочекаменной болезнью и циститом, ушибами и гематомами;
- стреляющая боль;
- тупая боль в промежности – зачастую развивается из-за воспаления органов, находящихся в этой области;
- ноющая боль – наиболее часто возникает на фоне урологических проблем, а это означает, что характерна для мужчин. У женщин боль ноющего типа связана с растяжением или отёком родовых путей.
По длительности выражения различают:
- острую боль в промежности – беспокоит человека на протяжении нескольких минут или часов, но не более суток;
- хроническую боль в промежности – является таковой, если она слабо выражена и присутствует от трёх и более месяцев.
Клиническая картина, дополняющая боль в промежности у мужчин и женщин, будет отличаться в зависимости от того, какое заболевание вызвало возникновение основного признака. Из этого следует, что симптоматика будет носить индивидуальный характер.
Тем не менее стоит выделить наиболее часто встречающиеся симптомы:
- распространение болевых ощущений в зону поясницы, низ живота и тазовую область;
- учащённые и болезненные позывы к испусканию урины, в том числе и в ночное время суток;
- ощущение резей и жжение во время опорожнения мочевого пузыря;
- зуд в промежности;
- периодические или постоянные патологические выделения из влагалища или уретры, которые могут иметь специфический окрас и запах;
- присутствие примесей гноя или крови в урине или сперме;
- ложные позывы к дефекации;
- чувство постороннего предмета в прямой кишке;
- возрастание температуры тела;
- увеличение поражённого яичка;
- усиление интенсивности болей во время секса или при физических нагрузках;
- значительное покраснение пениса или половых губ;
- ощущение неполного опорожнения мочевого пузыря.
Выяснить причину вызвавшую боль в промежности может только клиницист. За первичной консультацией следует отправиться к терапевту, который после проведения первичной диагностики может направить пациента на дополнительное обследование к таким специалистам:
- уролог;
- гинеколог;
- онколог;
- хирург;
- проктолог;
- акушер-гинеколог – если возникла боль в промежности при беременности;
- педиатр – в редких случаях появления подобного симптома у детей.
Такие врачи назначат специфические лабораторно-инструментальные обследования, но основу первичного диагностирования будут составлять:

Цистография у мужчин
- изучение истории болезни и жизненного анамнеза пациента – для обнаружения болезни, которая могла привести к болям различного характера в области промежности;
- тщательный физикальный осмотр, а именно гинекологический и урологический, пальцевое исследование прямой кишки и пальпация нижней части живота. Зачастую это укажет на то, с какой стороны находится поражённый яичник или яичко;
- детальный опрос больного – для выяснения характера болевых ощущений, присутствия и степени выраженности дополнительной симптоматики;
- общеклинический анализ крови и мочи;
- забор мазка на флору из уретры и влагалища;
- биохимия крови;
- анализ крови на гормоны и онкомаркеры;
- микроскопические изучения каловых масс;
- рентгенография и УЗИ брюшины или органов малого таза;
- колоноскопия и ректороманоскопия;
- ирригоскопия и гастроскопия;
- цистография и ФГДС;
- КТ и МРТ.
Необходимо помнить, что список диагностических процедур может быть расширен в зависимости от того, к какому специалисту будет направлен пациент.
Для купирования режущих, колющих, распирающих и иных видов боли в области промежности применяются консервативные методы, среди которых:
- приём антибактериальных и противовоспалительных средств, использование ректальных суппозиториев и местных мазей;
- применение рецептов народной медицины;
- физиотерапевтические процедуры, в частности СВЧ, лазеротерапия и магнитотерапия;
- диетотерапия — для избегания развития осложнений от некоторых заболеваний.
Практически все терапевтические методы назначаются лечащим врачом в индивидуальном порядке для каждого пациента. Единственное исключение составляют народные средства, которые предполагают осуществление сидячих ванночек с добавлением:
- ромашки и календулы;
- марганцовки и соды;
- коры дуба и тысячелистника;
- семян льна и конского каштана;
- зверобоя и бузины;
- листьев брусники и хмеля.
Основными показаниями к хирургическому вмешательству выступают – обнаружение онкологических образований или кистозных опухолей, мочекаменная болезнь и неэффективность консервативной терапии.
Боль в промежности во время беременности требует тщательного контроля лечащего врача при использовании лекарств и народных рецептов. Операция, при необходимости, проводится только после того, как ребёнок появится на свет.
Для того чтобы у людей не возникло проблем с болью в промежности рекомендуется:
- вести активный и здоровый образ жизни;
- избегать переохлаждения организма;
- заниматься защищённым сексом – для профилактики ЗППП;
- правильно и сбалансированно питаться;
- по возможности избегать травм промежности и стрессовых ситуаций;
- обеспечивать раннюю диагностику, своевременное и комплексное лечение всех болезней, которые могут привести к появлению такого симптома – для этого следует несколько раз в год проходить полное медицинское обследование.
Что касается прогноза болей в промежности, то он полностью будет зависеть от того заболевания органов мочеполовой системы, которое выступило в качестве этиологического фактора. Обращение за квалифицированной помощью при первом же проявлении такого признака в значительной степени увеличивает шансы на благоприятный исход.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Источник
Автор Руслан Хусаинов На чтение 5 мин. Опубликовано 21.08.2020 13:27
Обновлено 21.08.2020 13:12
Боль в наружной области бедра затрагивает внешнюю сторону бедра. Боль в этой области может развиваться внезапно или постепенно. Как травма, так и чрезмерные нагрузки могут вызвать боль во внешней области бедра.
Люди постоянно нагружают тазобедренные суставы во время ходьбы, сидения и движения в течение всего дня. В результате боль в тазобедренном суставе является распространенной проблемой. Наружная боль в бедре иногда может пройти сама по себе, но в некоторых случаях требуется помощь врача-ортопеда.
Причины
Боль в наружной области бедра обычно появляется вследствие повреждения тканей:
- сухожилия
- бурса
- мышцы
- хряща
Эти ткани окружают тазобедренный сустав. Любая из них может повредиться или воспаляться и причинять боль. Боль в тазобедренном суставе часто встречается у спортсменов. Спортсмены, которые участвуют в таких видах спорта, как бег, футбол и гимнастика, подвержены риску травм бедра. Однако боль в бедре может встречаться у людей всех возрастов и уровней активности.
Распространенные причины включают в себя:
Бурсит
Бурса — это небольшой мешочек (бурса), содержащий жидкость. Ее функция — смягчать и уменьшать трение между костью и мягкими тканями. Бурсит — это состояние, при котором бурса воспаляется. Воспаление бурсы приводит к боли, которая распространяется на внешнее бедро.
Тендинит
Сухожилие — это анатомическая структура, соединяющая мышцу с костью. Тендинит — это состояние, которое возникает, когда сухожилие воспаляется.
Разрыв сухожилия средней ягодичной мышцы также может вызвать внешнюю боль в бедре. Ягодичная мышца — это мышца, которая идет от ягодиц к бедренной кости и позволяет человеку отводить ногу в сторону.
Травма, чрезмерные нагрузки и общий износ могут привести к тендиниту ягодичной мышцы, разрыву сухожилия или к тому и другому. Оба состояния могут вызывать боль во внешней области тазобедренного сустава.
Другие причины наружной боли в тазобедренном суставе включают в себя:
- Остеоартрит: является наиболее распространенным типом артрита. Чаще он поражает людей старше 50 лет, особенно женщин.
- Ожирение: вес тела оказывает большее давление на суставы ног. Жировые клетки также способствуют воспалению. Эти факторы могут привести к боли в тазобедренном суставе или таким состояниям, как остеоартрит.
- Травма: травма, будь то результат падения или другой несчастный случай, может вызвать наружную боль в бедре.
- Импиджмент-синдром тазобедренного сустава (синдром бедренно-вертлужного соударения): состояние, при котором тазобедренный сустав не может свободно двигаться. Это влияет на нормальную амплитуду движения бедра.
- Боль в спине: проблема с нижней частью спины может вызвать боль, иррадиирующую во внешнюю часть бедра, а также в ягодицы, заднюю часть ноги и, иногда, переднюю часть бедра.
Другие причины
Некоторые положения тела могут усугубить боль в бедре, в том числе:
- лежание на боку
- сидение скрестив ноги или поджав их под себя
- стоять опираясь на одну ногу
- ходьба в гору или вверх по лестнице
- забираясь в машину или ванну или выходя из нее
Диагностика
Врач проведет медицинский осмотр, чтобы определить причину внешней боли в бедре. Доктор также может назначить диагностические тесты, которые включают в себя:
- Рентгенографию
- Ультразвуковую диагностику
- Компьютерную томографию
- МРТ-сканирование
- Анализы крови для проверки на наличие инфекции или ревматоидного артрита
Лечение
Лечение наружной боли в тазобедренном суставе обычно включает лечебную физкультуру (ЛФК) и методы управления болью.
Боль можно контролировать с помощью таких средств, как:
- нестероидные противовоспалительные средства (НПВС), такие как ибупрофен
- лед для снятия боли и отеков после физической нагрузки
- тепло
- инъекции кортикостероидов
- массаж
Некоторые примеры укрепляющих и растягивающих упражнений при наружной боли в бедре:
- Марш на месте: подтягивайте колени к груди, не поднимая бедра выше 90 градусов.
- Отведение бедра в сторону: держитесь за стул и поднимите левую ногу в сторону. Задержитесь на несколько секунд, затем медленно опустите ногу.
- Разгибание в тазобедренном суставе: держитесь за стул и отведите ногу назад, не сгибая колено. Удерживайте ее несколько секунд.
- Пятка к ягодице: из положения стоя согните ногу назад, приближая пятку к ягодице.
- Мостик: Лягте на спину с согнутыми коленями, ступни на полу. Поднимите таз, удерживайте это положение в течение нескольких секунд, затем медленно опускайтесь вниз.
При выполнении данных упражнений необходимо остановиться, если вы чувствуете острую или усиливающуюся боль в тазобедренном суставе.
Хотя это редко, но иногда может потребоваться хирургическое вмешательство при наружной боли в бедре, в зависимости от основной причины.
Когда нужно обратиться к врачу
Люди должны обратиться за медицинской помощью, если боль в бедре является результатом тяжелой травмы. Врач поможет диагностировать и лечить проблему, если боль не проходит, усиливается и начинает влиять на регулярную деятельность и сон.
Врач должен также оценить боль, которая распространяется на другие области, такие как нижняя часть спины.
Люди с болью, которая не ослабевает после 2 недель приема НПВС, должны найти альтернативные формы облегчения.
Прогноз
Лечение основной причины внешней боли в бедре, такой как травма или воспаление, поможет уменьшить боль. Старение также может вызывать различные боли, включая наружную боль в бедре. Однако боль в тазобедренном суставе не должна оказывать негативного влияния на повседневную деятельность.
Профилактика
Люди могут избежать повторения боли в тазобедренном суставе путем:
- обеспечения отдыха и восстановления после интенсивной физической нагрузки
- уменьшения веса
- придерживаясь программы укрепления и растяжки
- ношения плоской и подходящей обуви для физических упражнений
Заключение
Боль в наружной области бедра, которая часто встречается в результате чрезмерной нагрузки, может быть изнурительной и вызывать дискомфорт. Иногда боль мешает повседневной деятельности и нарушает сон.
Трудно полностью успокоить болевой синдром, но ограничение энергичных упражнений и избегание движений, которые вызывают боль, могут помочь процессу заживления. Если боль сохраняется более 2 недель, необходимо обратиться к врачу. Он диагностирует причину боли в наружной области бедра и назначит правильный план лечения.
Статья по теме: Боли роста — что нужно знать?
Источник

Мышечные боли в ногах выше колен.
Боли в мышцах ног возникают как по естественным, так и по патологическим причинам. Если нетренированный человек сделал 30-50 приседаний, то появление дискомфортных ощущений вполне объяснимо. Но когда мышца на ноге выше колена болит чаще 2-3 раз в неделю, настало время обратиться к врачу для проведения обследования. На развитие воспалительной или дегенеративно-дистрофической патологии указывают и сопутствующие симптомы — отечность, покраснение кожи, скованность движений.
Диагноз выставляется на основании результатов рентгенографии, электромиографии, КТ, МРТ, биохимических исследований. При выборе метода лечения ревматолог или ортопед учитывает вид обнаруженного заболевания, стадию его течения, степень поражения тканей, выраженность клинических проявлений.
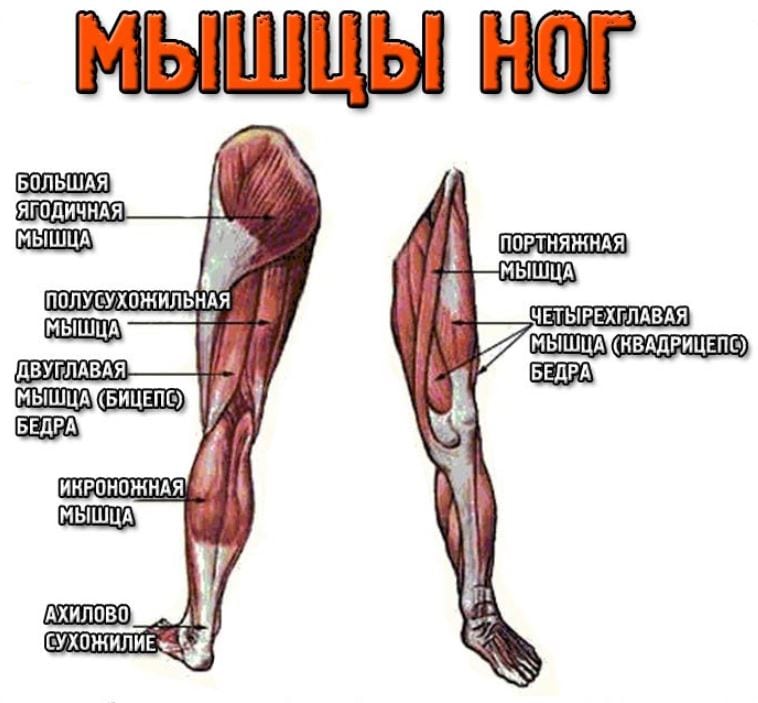
Мышцы ног.
Естественные причины
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Интенсивные физические нагрузки — частая причина болей в бедрах, особенно у людей, ведущих малоподвижный образ жизни. Например, после проведения первых весенних посадок на даче дискомфортные ощущения в ногах сохраняются в течение нескольких дней. То же самое происходит с людьми, желающими быстро сбросить вес или набрать мышечную массу с помощью занятий в тренажерном зале. Приседания, бег, подъем тяжестей провоцируют настолько сильные боли, что приходится на несколько дней забыть о тренировках.
В медицине такое состояние называется крепатурой — появлением сложных, в том числе болевых, ощущений в мышцах. Они возникают через несколько часов или суток после непривычной и интенсивной физической нагрузки организма. В миоцитах (мышечных клетках) накапливается молочная кислота — метаболит, выделяющийся в митохондриях после чрезмерной двигательной активности. Она раздражает ткани, вызывает жжение, ощущения натяжения, сдавливания, субъективно оцениваемые человеком, как боль. Подобная симптоматика обычно исчезает спустя несколько часов. Для ее устранения не требуется врачебного вмешательства.
Локализация болей нередко указывает на то, какие мышцы нагружал человек во время физической работы или спортивных тренировок:
- болезненные ощущения в бедрах возникают после приседаний;
- боли в области коленей и немного выше появляются в результате длительного стояния или ходьбы на носках.
Дискомфорт в ногах может быть спровоцирован и их длительным обездвиживанием. Долгое нахождение в положении стоя или сидя приводит к венозному застою крови в сочетании с ослаблением мышечной силы. Нарушение кровообращения сопровождается накоплением токсичных веществ и расстройством микроциркуляции. В миоцитах возникает дефицит молекулярного кислорода. В состоянии гипоксии раздражаются рецепторы, расположенные в венозных стенках, провоцируя болезненные ощущения. Обычно они ноющие, давящие, колющие, усиливающиеся при движении.
После непродолжительного отдыха боль исчезает вместе с усталостью. С этими признаками застоя крови хорошо знакомы продавцы, парикмахеры, офисные работники. Они же входят в группу риска развития варикоза, тромбофлебита, хронической венозной недостаточности. Так что участившиеся боли в области бедер, иррадиирущие в голени и щиколотки, могут свидетельствовать об уже возникшей патологии.
Патологические причины
Миалгия — совокупность болезненных ощущений в мышцах, появляющаяся в результате повышенного тонуса мышечных клеток в спокойном состоянии, а также при напряжении. Мышечная боль возникает из-за уменьшившейся проницаемости мембран клеток, а также развития воспалительного процесса. Они появляются у людей разного возраста и являются специфическими признаками многочисленных патологических состояний. Например, мышечные боли могут свидетельствовать о развитии болезни Борнхольма или поражения организма вирусами Коксаки. Определить, почему болят мышцы ног выше колен, может только врач, поэтому откладывать визит к нему не стоит.
Фибромиалгия
Хронический болевой синдром, локализованный в мышечных тканях, возникновение которого обусловлено наследственной предрасположенностью. Дискомфортные ощущения не сосредоточены в какой-либо определенной области тела. Они сопровождаются онемением, «ползающими мурашками», покалыванием. Наиболее часто боль возникает в нижних конечностях — на внешней и внутренней поверхности бедер, голенях, лодыжках.
По мере прогрессирования фибромиалгии усиливается и выраженность симптоматики. Пациент на приеме у врача жалуется на тупые боли в суставах, усталость, слабость, быструю утомляемость. Интенсивность клинических признаков возрастает даже после незначительной физической нагрузки или при длительном отсутствии двигательной активности.
Фибромиалгия пока не поддается окончательному излечению. Основными задачами терапии становятся улучшение самочувствия пациента и предупреждение обострений патологии. В лечении используются препараты различных клинико-фармакологических групп — антиконвульсанты, антидепрессанты, анальгетики, витамины группы B. Практикуются водолечение, гипнотерапия, когнитивно-поведенческая психотерапия, ежедневные занятия лечебной физкультурой.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Миозит
Миозит — патология, сопровождающаяся воспалительным процессом в скелетной мускулатуре. Заболевание довольно трудно диагностировать из-за отсутствия характерных клинических проявлений. Миозиты разнятся между собой причинами возникновения, локализацией, характером поражения мышечных тканей и течением. На развитие патологии указывает локальная боль, выраженность которой существенно повышается при физических нагрузках и пальпации области бедер. Воспалительный процесс развивается по различным причинам:
- частое переохлаждение организма;
- травмы — вывихи, разрывы мышц, повреждения связочно-сухожильного аппарата;
Миозит после травмы колена.
- инфицирование тканей патогенными микроорганизмами;
- гельминтозы;
- интенсивные спортивные тренировки, подъем тяжестей, изнурительная физическая работа.
По мере прогрессирования миозита ограничивается объем движений в тазобедренном или коленном суставе в результате защитного напряжения скелетной мускулатуры. Длительное течение патологии провоцирует мышечную слабость, а в некоторых случаях и атрофию пораженных воспалением мышц.
В большинстве случаев прогноз на полное выздоровление благоприятный. Устраняется причина миозита и одновременно его симптоматика. В терапии используются нестероидные противовоспалительные средства, миорелаксанты, мази с разогревающим действием. Пациентам рекомендованы физиотерапевтические процедуры, аппликации, бальнеолечение.

Лечебные обертывания при болях в бедре.
Дерматомиозит
Дерматомиозит — диффузное воспалительное заболевание соединительных тканей, для которого характерно прогрессирующее течение. Патологический процесс поражает гладкие и поперечнополосатые мышечные волокна с нарушением двигательной функции, кожные покровы, мелкие кровеносные сосуды, а затем и внутренние органы. Если кожный синдром отсутствует, то пациенту выставляется диагноз «полимиозит». В клинической картине воспалительной патологии есть следующие специфические признаки:
- боли в тазобедренном, коленном, голеностопном суставах;
- выраженная мышечная слабость;
- лихорадочное состояние;
- висцеральные симптомы.
Для дерматомикозов также характерны эритематозно-пятнистая сыпь, формирование кожных кальцификатов. Чтобы диагностировать заболевание, проводятся инструментальные и биохимические исследования. Наиболее информативна электромиография. Ее результаты позволяют оценить степень поражения мышц, локализацию и распространенность процесса патологии. Дерматомиозит и полимиозит являются пока неизлечимыми заболеваниями. При проведении своевременной интенсивной глюкокортикостероидной терапии подавляется активность патологии и значительно улучшается долгосрочный прогноз.
Боли, возникающие впереди и (или) сзади бедра
Если пациент на приеме у ортопеда жалуется, что у него болят мышцы ног выше колен и ягодиц, то обязательно проводятся дифференциальные инструментальные исследования. Дело в том, что человек оценивает возникающие ощущения субъективно. А патологический процесс может развиваться не в мышцах, а в хрящевых или костных суставных структурах, связочно-сухожильном аппарате, мягких тканях. Нередко причинами болей становятся пояснично-крестцовый остеохондроз, защемление или воспаление седалищного нерва, сформировавшаяся межпозвоночная грыжа, эндокринные и метаболические расстройства.

Точки боли при защемлении седалищного нерва.
Это наиболее частая локализация болезненных ощущений при развитии острых или хронических патологий. Они могут быть сильными, пронизывающими, иррадиирущими в поясницу или бока, или ноющими, тянущими, «грызущими». Боли сзади и спереди бедра одновременно появляются в результате различных травм: частичных или полных разрывов латеральных и крестцовых связок, переломов, вывихов, диспластических изменений, нарушения целостности мышц или сухожилий.
Дискомфортные ощущения могут быть спровоцированы развивающимся артритом — воспалительным поражением коленного или тазобедренного сустава различного патогенеза. Заболевание бывает ревматоидным, реактивным, инфекционным специфическим или неспецифическим, подагрическим, ювенильным, псориатическим. На артрит указывает отечность и покраснение кожи, тугоподвижность. В период рецидива нередко сопровождается общей интоксикацией организма с ее выраженными клиническими проявлениями:
- гипертермией (повышенной температурой тела);
- пищеварительными расстройствами;
- слабостью, сонливостью.
Боль, отдающая в бедро, при ревматоидном артрите ТБС.
Первые же боли в бедрах должны стать сигналом для обращения к ортопеду. Этот симптом является ведущим при остеоартрозе — патологии, пока не поддающейся окончательному излечению. Толчком к ее развитию становятся деструктивные изменения в хрящевых тканях. Они разрушаются, утрачивают способность смягчать удары костных поверхностей во время движения. Для стабилизации тазобедренного или коленного сустава начинают разрастаться, уплощаться края костных пластинок. Формируются костные наросты (остеофиты), сдавливающие кровеносные сосуды и нервные окончания, провоцируя боли сначала только при движении, а затем и в состоянии покоя.
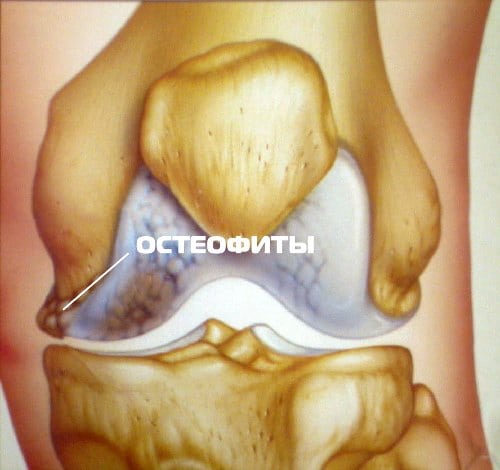
Остеофиты в коленном суставе.
Опасность дегенеративно-дистрофических патологий (гонартроза или коксартроза) заключается в отсутствии симптоматики на начальной стадии. Возникающие боли свидетельствуют о значительном разрушении хрящевых тканей.
| Возможные причины болей в области бедер | Характерные признаки |
| Варикозное расширение вен, поражение тромбофлебитом задней вены голени | Специфические сосудистые «сеточки» и «звездочки», тяжесть в ногах |
| Остеохондроз пояснично-крестцового отдела позвоночника | Скованность движений, боли в пояснице, распространяющиеся на бедра |
| Синдром «конского хвоста» | Сильная боль в спине, распространяющаяся в нижние конечности с одной или обеих сторон |
| Ущемление седалищного нерва | Острая, пронизывающая боль, иррадиирущая в бока и бедра |
| Повреждение большеберцового нерва | Расстройство сгибания стопы вниз с нарушением движений в пальцах |
| Синовит, бурсит | Снижение объема движений, клинические появления общей интоксикации организма |
| Тендовагинит, тендинит | Болезненные ощущения, усиливающиеся при движении, сопровождающиеся хрустом |
При любой воспалительной или дегенеративно-дистрофической суставной патологии наблюдается постепенная атрофия мышечных волокон. При коксартрозе или гонартрозе 2 или 3 степени тяжести заметно снижение мышечного объема больной ноги по сравнению со здоровой. Поэтому при появлении первых дискомфортных ощущений в области бедер, часто ошибочно принимаемых за мышечные боли, следует обратиться за медицинской помощью. Это позволит своевременно приступить к лечению, избежать развития тяжелых осложнений, а иногда и инвалидизации.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник