Травма мышцы ног ягодиц
 Ягодичные мышцы состоят из трех мышц: большой, средней и малой ягодичной мышцы. Растяжение ягодиц — это растяжение или разрыв мышцы ягодиц, называемой ягодичной мышцей. Этот тип травмы часто называют растянутой мышцей. Растяжение ягодиц чаще всего происходит при беге или прыжках. Это обычная травма для спортсменов с барьерами и танцоров.
Ягодичные мышцы состоят из трех мышц: большой, средней и малой ягодичной мышцы. Растяжение ягодиц — это растяжение или разрыв мышцы ягодиц, называемой ягодичной мышцей. Этот тип травмы часто называют растянутой мышцей. Растяжение ягодиц чаще всего происходит при беге или прыжках. Это обычная травма для спортсменов с барьерами и танцоров.
Растяжение ягодичной мышцы — симптомы
При растяжении обычно ощущается внезапная острая боль в ягодицах. Вы можете испытывать боль, когда поднимаетесь или спускаетесь по лестнице, и болевые ощущения, когда вы сидите.
У вас может возникнуть боль, когда вы отводите ногу назад. Боль будет ощущаться сразу после этого и со временем может уменьшиться.
Однако, скорее всего, вы почувствуете болезненность при задействовании ягодицы, например при беге трусцой, использовании лестницы или прыжках. Некоторая боль может ощущаться даже при обычной ходьбе.
Некоторые симптомы, которые могут возникнуть:
- Боль и скованность после физической активности, особенно утром после начала движений.
- Припухлость на месте растяжения.
- Болезненное состояние ягодичных мышц.
- Синяки в области растянутой мышцы.
Как происходит растяжение
Ягодичные мышцы используются для выпрямления и стабилизации движений бедра. Для этого им необходимо сжиматься, что приводит к быстрому сокращению мышц.
Если во время сокращения прилагается слишком большая сила или повторяющаяся сила, то мышца может разрываться. Это состояние называют растяжением.
Вероятность этого увеличивается, если мышца растягивается, когда происходит сокращение. При этом, растяжения мышц на ягодице встречаются редко. Чаще всего они возникают во время занятий спортом, особенно при беге и прыжках, таких как легкая атлетика или футбол.
Любая травма или дегенеративное заболевание бедра может привести к разрыву ягодичной мышцы. Из-за острой травмы может произойти частичный или полный разрыв. Это может даже привести к локальному кровотечению, образованию рубцовой ткани и кальцификации сухожилий.
Дегенеративные состояния или хроническое воспаление ягодичных сухожилий (тендинопатия) в результате чрезмерного использования могут привести к полному разрыву сухожилия.
Степень растяжений
Растяжение мышц можно классифицировать по степени тяжести следующим образом:
- Уровень 1. Легкий разрыв мышцы, сопровождающийся болью, но без потери диапазона движений или силы.
- Степень 2. Может быть частичный разрыв мышцы, связанный с неполной потерей силы и гибкости.
- Степень 3. Полный разрыв или разрыв мышечных волокон на ягодице с полной потерей силы и движений.
Факторы риска, способствующие получению травмы
Есть несколько факторов, которые могут предрасполагать пациентов к получению травм ягодичных мышц. Их необходимо оценить и исправить под наблюдением физиотерапевта.
Некоторые из этих факторов включают:
- Может быть недостаточная подготовка ягодичных мышц.
- Мышечная слабость (особенно ягодичные и подколенные сухожилия).
- Несоответствующие или чрезмерные тренировки или активность.
- Недостаточные периоды восстановления после занятий спортом или физической нагрузки.
- Неправильная техника бега.
- Плохая техника движений или осанка.
- Могут быть усталость или переутомление.
- Недостаточная разминка перед тренировкой или во время соревнований.
- Жесткость суставов (особенно в пояснице или бедрах).
- Неадекватная реабилитация после перенесенной ранее травмы ягодиц или поясницы.
- Мышечный дисбаланс.
Как диагностировать растяжение мышц
Диагностика разрыва средней ягодичной мышцы начинается с физического осмотра пациента, в том числе при пальпации пораженной мышцы. При травме проверяются сила мышц, оценка состояния при ходьбе и походка пациента.
Будут выполнены стандартные мышечные тесты, такие как отведение бедра, сгибание, внутреннее и внешнее вращение и разгибание бедра.
Специальные тесты, такие как тест на приседание на одной ноге или положительный знак Тренделенбурга, подтверждают диагноз разрыва средней ягодичной мышцы. МРТ или УЗИ могут помочь увидеть патологические изменения в мышцах.
Лечение поврежденной мышцы
Вам нужно будет изменить или прекратить выполнение действий, вызывающих боль, до тех пор, пока ваша мышца или сухожилие не заживут. Если вы хотите продолжить тренировки, то замените бег плаванием.
Ваш лечащий врач может порекомендовать упражнения на растяжку и укрепление мышц, которые помогут быстрее выздороветь.
Легкое растяжение может зажить в течение нескольких недель. Для заживления более серьезной травмы может потребоваться шесть и более недель.
При этом, для пострадавшего жизненно необходима физиотерапия. Если мышечное повреждение очень серьезное, может потребоваться использование костылей в течение короткого периода времени. Благодаря этому уменьшается нагрузка на мышцы и ускоряется процесс заживления.
Ранее восстановление будет включать выполнение движений, в которых задействована мышца. Дальнейшие упражнения связаны с движениями с сопротивлением.
Лечение, которое может использоваться наряду с реабилитацией, может включать:
- Электротерапия.
- Массаж поврежденной мышечной ткани.
- Специальный комплекс упражнений на растяжку (предоставленный врачом).
- Обучение технике движений при травмах.
Хирургическое лечение включает использование минимально инвазивных методов для восстановления серьезного разрыва ягодичной кости на всю толщину.
При этом делаются небольшие разрезы, через которые вводятся эндоскоп и другие миниатюрные хирургические инструменты для повторного приближения сухожилия к кости.
Как уменьшить отёк и боль в ягодицах
- Холодный компресс. Каждые 3-4 часа прикладывайте на больное место примерно на 20 минут пакет со льдом, гелем или упаковку замороженных овощей, завернутых в ткань.
- Сделайте ледяной массаж. Для этого заморозьте воду в чашке из пенополистирола. Затем снимите верхнюю часть чашки, чтобы обнажить лед. Возьмитесь за дно чашки и потрите льдом болезненную область в течение 5–10 минут. Делайте это несколько раз в день, пока у вас есть боль.
- Принимайте безрецептурные обезболивающие. Прочтите этикетку и принимайте лекарство, как указано в руководстве. Помните, что нестероидные противовоспалительные препараты (НПВП), такие как «Ибупрофен» или «Напроксен», могут вызвать желудочное кровотечение и другие проблемы. Эти риски увеличиваются с возрастом. Если ваш лечащий врач не рекомендует, не принимайте НПВП более 10 дней.
После того, как вы оправитесь от травмы, используйте влажное тепло. Оно поможет расслабить мышцы и облегчить движение. Перед тем, как делать упражнения на разминку и растяжку, приложите влажное тепло к больному месту на 10–15 минут.
Влажное тепло включает влажные грелки, которые можно купить в большинстве аптек, влажную мочалку или полотенце, нагретое в микроволновой печи или сушилке, или горячий душ. Не используйте тепло, если у вас опухоль.
Упражнения при растяжении ягодиц
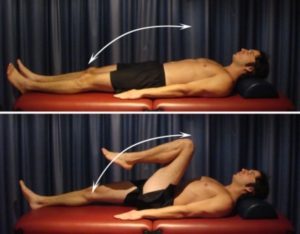
Сгибание бедра. Начните это упражнение лежа на спине. Медленно поднесите колено к груди как можно дальше без боли. При условии, что вы чувствуете не более чем легкое или умеренное растяжение. После чего спокойно опустите его вниз.
Повторите 10-20 раз, если симптомы не усиливаются. Как только это станет легко, вы можете руками осторожно поднести колено к груди немного дальше. При условии, что упражнение выполняется безболезненно.
Отведение бедра в сторону. Начните это упражнение лежа на боку, ноги вместе. Удерживая спину и колено прямыми, а ступню направленной вперед, медленно поднимите ногу вверх.
Ощутите напряжение мышц бедра по бокам (ягодичных). Задержитесь на 2 секунды, а затем вернитесь в исходное положение. Выполните по 10-20 повторений на каждую ногу при условии, что упражнение дается вам безболезненно.

Удары одной ногой. Начните это упражнение, лежа на животе, положив руки под лоб, как показано на рисунке ниже. Медленно согните колено, пока голень не будет направлена вверх. Поднимите согнутое колено всего на некоторое расстояние от пола, не двигая поясницей.
Медленно выпрямите колено, затем снова опустите ногу на пол, вернувшись в исходное положение. Во время упражнения держите позвоночник и таз неподвижными и дышите спокойно. Выполните 10 повторений той ногой, на которой повреждена мышца, но при условии, что упражнение не причиняет боли.

Причиной появления болевых ощущений может быть как простое растяжение одной из мышц или их связок и сухожилий, так и более серьёзные повреждения, такие как тендиниты, частичные или полные разрывы мышц.
Гид по травмам — это не руководство по самолечению. Его задача — лишь помочь вам разобраться, что могло вызвать травму, какие её основные признаки, и что полезно делать для профилактики. Точно определить проблему и назначить лечение может только врач, а не статья в интернете.
Содержание:
- Анатомия
- Симптомы травмы
- Причины возникновения
- Лечение
- Профилактика
- Как вернуться к бегу
Особенно часто от травм задних мышц бедра страдают спринтеры, легкоатлеты, которые занимаются прыжками, бегом с препятствиями, футболисты, баскетболисты, а также представители других видов спорта, где присутствуют рывковые нагрузки и много резких ускорений.
Травмам мышц задней поверхности бедра подвержены не только спортсмены. Небольшое ускорение за автобусом, неудачный прыжок через лужу, подъём тяжёлой коробки для людей ведущих малоактивный образ жизни и, как следствие, имеющих слаборазвитые мышцы ног, может закончиться травмой.
Анатомия задней поверхности бедра
Основные мышцы задней части бедра, которые обеспечивают сгибание наших ног: двуглавая мышца бедра, полусухожильная и полуперепончатая мышцы. Они начинаются от тазобедренного и заканчиваются в области коленного сустава.
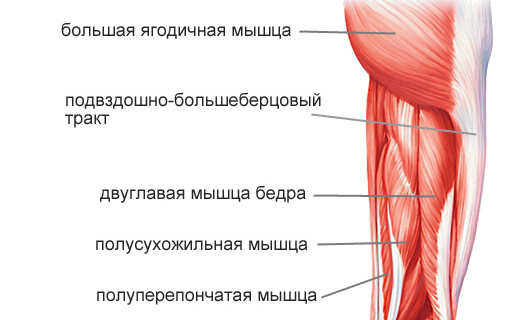
Двуглавая мышца бедра (бицепс бедра) — длинная мышца, проходящая по всей задней части бедра. Состоит из длинной и короткой головок. Верхним концом длинной головки крепится к седалищному бугру тазовой кости, а нижним — к берцовой кости.
Место соединения между сухожилием двуглавой мышцы бедра и седалищным бугром является областью, подверженной тендинопатии.
Бицепс бедра обеспечивает сгибание ноги в колене, а также движения, в которых бедро отводиться назад. Также он участвует в разгибании тела из положения наклона и удержании равновесия.
Отсутствие гибкости и слабость двуглавой мышцы бедра часто приводит к появлению болей в спине и проблемам с коленями.
Полусухожильная мышца — длинная и плоская мышца, расположенная ближе к центру бедра. Верхняя часть мышцы тянется от седалищного бугра до тазовой кости, а нижняя, сужаясь — к большеберцовой кости.
Полусухожильная мышца обеспечивает сгибание ноги в колене, а также при отведении бедра назад и разгибании тела из положения наклона.
Полуперепончатая мышца — длинная плоская мышца, расположенная на задней внутренней части бедра, образующая сухожилие, которое переходит в подколенную фасцию и заднюю связку коленного сустава. Её верхняя часть прикреплена к седалищному бугру тазовой кости, а нижняя — к различным частям берцовой кости и фасциям мышц голени.
Полуперепончатая мышца, так же как и полусухожильная, активно участвует в сгибательных движениях ноги в колене, отведении бедра назад и разгибании тела из положения наклона.
Если какой-либо участок задней поверхности бедра, например бицепс, повреждён или не функционирует полноценно — это сразу будет проявляться даже при ходьбе, не говоря уже о беговых тренировках.
Травмы мышц задней поверхности бедра
Мышцы задней поверхности бедра принимают самое непосредственное участие в движениях, связанных с ходьбой, бегом, подъёмом на ступеньки.
Травмы этих мышц могут возникнуть при перенапряжении или растяжении одной из трёх мышц, расположенных вдоль задней поверхности бедра, а также их связок и/или сухожилий. Поэтому в медицинской практике для такого рода травм часто используют обобщающий термин «травмы мягких тканей».
Что касается повреждения связок мышц задней части бедра, которое намного более болезненное и требует больше времени на заживление, то отличить травму мышцы от травмы связок часто возможно лишь при использовании дополнительных процедур по диагностике (например, МРТ).
Наиболее часто травмы мягких тканей задней части бедра происходят на пробежках с резкими ускорениями, в спринтерском беге, футболе, теннисе и даже во время танцев.
Среди футболистов, например, частота травмирования мышц задней поверхности бедра составляет около 37%.
В большинстве случаев для уменьшения боли и отёка, вызванных травмой мышц задней поверхности бедра, достаточно отдыха и консервативного лечения на протяжении нескольких недель.
Но в некоторых случаях для восстановления мышц может потребоваться оперативное вмешательство и около полугода для реабилитации.
Кроме того, согласно ряду исследований, даже небольшие травмы задней поверхности бедра и перенапряжение в этих мышцах — существенно ограничивают диапазон подвижности коленного сустава.
Это способствует развитию многих травм, не говоря уже про влияние на скорость бега. Например, показано, что склонность к развитию плантарного фасциита при проблемах с мышцами задней поверхности бедра — возрастает в 9 раз.
Основные симптомы
Основной симптом травм мышц задней поверхности бедра — боль в бедре, которая, в зависимости от серьёзности повреждения, может варьироваться от слабовыраженной до высокоинтенсивной. При этом могут наблюдаться:
- скованность в движении
- покраснение
- опухлость
- гематомы
Начиная с 60-х годов ХХ века, в зависимости от серьёзности повреждений выделяют травмы первой, второй и третьей степени.
Повреждение первой степени лёгкое и обычно быстро поддается лечению, в то время как повреждение третьей степени — это полный разрыв мышечных волокон, восстановление после которого займёт несколько месяцев.
Исследования показывают, что около 12% травм мягких тканей задней поверхности бедра связаны с частичным или полным разрывом мышц.
При надрыве одной из мышц человек может передвигаться, но походка и координация нарушаются. Каждое движение сопровождается довольно сильной болью.
При полном разрыве возникает внезапная острая боль в задней части бедра, часто сопровождающаяся ощущением треска или разрыва.
В таких случаях отёк и болезненность обычно развиваются в течение нескольких часов. Также возможно образование гематомы и изменение окраски кожи вдоль задней поверхности нижней конечности, развитие мышечной слабости или неспособность опираться на поврежденную конечность. Более того, на фоне травмы может подняться температура, наступить общая слабость.
Если боль в области мягких тканей задней поверхности бедра относительно слабая, отсутствуют опухлость и гематомы, можно попробовать справиться с проблемой самостоятельно.
Если же болезненные симптомы проявились сразу или через некоторое время, нужно сразу обратиться к специалисту для обследования и консультации.
Причины
Травмировать заднюю поверхность бедра не так и сложно. Этому способствует сидячая работа и отсутствие достаточной физической активности, которые приводят к ослаблению мышц, появлению очагов микроповреждений и хроническим болям.
Основные факторы риска:
- отсутствие качественной разминки и разогрева мышц перед тренировкой
- слабое развитие мышц задней поверхности бедра
- дисбаланс в развитии задних и передних мышц бедра
- напряженность, забитость мышц
- неправильная техника бега
- дефекты в длине ног
- предыдущие травмы
- поднятие большого веса
- резкие толчки, удары
В «группе риска» находятся пожилые люди, а также подростки. Дело в том, что кости и мышцы растут с разной скоростью, и часто растущая кость «тянет» мышцы задней поверхности бедра. Поэтому резкий прыжок, растяжение или удар могут повредить мышцу, особенно в месте её соединения с костью.
Дополнительно усугублять ситуацию могут такие факторы: снижение тонуса мышц, резкий толчок, удар, резкая смена положения, поднятие большого веса.
Поэтому придерживайтесь правила: перед любой тренировкой (лёгкой или тяжёлой, интенсивной или не очень, короткой или продолжительной) делайте качественную разминку: разогревайте мышцы, подготовьте их к предстоящим упражнениям.
Лечение
При появлении дискомфорта в области задней поверхности бедра первое, что нужно сделать — уменьшить или на какое-то время исключить полностью нагрузку на ногу. Это позволит избежать усугубления травмы и даст время для восстановления.
Продолжительность восстановительного периода при лёгкой и средней степени травмы составляет примерно 2–3 недели.
При тяжёлых травмах (например, надрывах мышц), которые часто сопровождаются повреждением связок и нервных волокон, для полного восстановления может понадобиться около 6 месяцев.
В первые 2–5 дней после травмы при 1–2 степенях показано наложение компрессионной повязки и максимальное ограничение двигательной активности. Передвижение возможно только с тростью или на костылях.
В целом, используется консервативный метод лечения и следование принципу RICE (отдых, лед, давящая повязка и приподнятое положение ноги).
- Отдых
Полный покой и постельный режим обеспечат отсутствие нагрузок на травмированную мышцу ноги и будут способствовать скорейшему восстановлению. Для передвижения в этот период врач может рекомендовать использовать трость или костыли.
- Лёд
К месту повреждения следует прикладывать холодные компрессы (лед, замороженные овощи), завёрнутые в ткань: 3–4 раза в день, на 15–20 минут.
- Компрессия
Следует забинтовать повреждённое бедро эластичным бинтом или использовать специальный компрессионный чулок для уменьшения отёка.
- Приподнятое положение ноги
Следует как можно чаще отдыхать, держа ногу в приподнятом положении, например, подложив под неё валик, это поможет уменьшить или совсем убрать отек.
При необходимости используют нестероидные противовоспалительные средства (НПВС) в виде таблеток или мазей (Диклофенак), анальгетики и центральные миорелаксанты (Мидокалм, Баклофен).
Когда с бедра сойдёт отек, и пройдут болевые ощущения, можно начинать восстанавливающие процедуры для мышц поврежденной ноги. Для этого применяют упражнения лечебной физкультуры, а также процедуры физиотерапии под контролем лечащего врача.
В некоторых случаях при травмах 2 и 3 степени для облегчения дискомфорта и снятия боли применяют НПВС, такие как ибупрофен, ацетаминофен или другие безрецептурные обезболивающие препараты, в том числе в виде кремов или гелей.
Но если вы чувствуете, что получили серьезную травму, лучше обратиться к врачу, а не заниматься самолечением.
Лечение повреждений задних мышц бедра третьей степени
При полном, а иногда и при частичном разрыве мышцы, требуется хирургическое вмешательство. Его желательно провести в первую неделю после получения травмы.
После операции пациенту потребуется пройти курсы физиотерапии для восстановления функций мышцы. Как показано во многих исследованиях, на это может уйти полгода. Но при соблюдении рекомендаций врача возможно полностью восстановить работоспособность мышц и связок даже при серьёзных травмах.
Более 75% пациентов после операции уже на протяжении года возвращаются в спорт и показывают результаты на том же уровне, что и до травмы.
Программа физиотерапии начнется с мягких растяжек, чтобы улучшить гибкость и диапазон движений, а затем постепенно добавляют укрепляющие упражнения.
Профилактика
Как и другие травмы, травмы мышцы задней части бедра легче предотвратить, чем лечить. Особенно внимательно стоит прислушаться к рекомендациям по профилактике тем, кто находится в «группе риска» (люди, ведущие малоподвижный образ жизни, подростки, спринтеры и др.).
Регулярные упражнения на растяжку и укрепление мышц минимизируют риски появления этих травм. Вот некоторые общие советы по профилактике:
- Не экономьте на разминке: тщательно разогревайте мышцы, прорабатывайте суставы перед каждой тренировкой
- Тренируйтесь регулярно: это обеспечит поддержание в тонусе всех мышц, в том числе и мышц задней части бедра.
- Давайте телу возможность полноценно восстановиться: сон, сбалансированное питание, массаж и т. д.
- Увеличивайте тренировочные нагрузки постепенно: давайте мышечно-связочному аппарату достаточно времени на адаптацию.
- При ощущении дискомфорта в области задней поверхности бедра — не рискуйте, сделайте небольшой перерыв, обратитесь к специалисту, чтобы как можно скорее понять причины и устранить их последствия.
Кроме того, обратите внимание на ещё два профилактических метода:
- массаж
Массаж в исполнении квалифицированного специалиста может помочь расслабить мышцы задней поверхности бедра, а также снять лишнее напряжение с других групп мышц, которые влияют на их состояние.
- самомассаж с помощью массажного ролла
Для снятия чрезмерного напряжения задних мышц бедра можно использовать массажные роллы, которые помогут растянуть и расслабить мышцы и фасции. Для этого достаточно раскатывать мышцы от нижней части ягодиц до колена от 30 секунд до 2 минут.
Упражнения
Для предотвращения травм задней части бедра следует уделять особое внимание укреплению и развитию мышц-сгибателей во время силовой работы в зале.
Эти упражнения достаточно выполнять хотя бы дважды в неделю. Если вы бегаете три раза в неделю — это можно делать в дни свободные от беговых тренировок. Если же тренируетесь 4 и больше раз в неделю — эти упражнения можно выполнять после тренировки в качестве заминки.
Планка с поочередным подъемом ног
Исходное положение: «планка» на локтях (или вытянутых руках).
Поочерёдно поднимаем одну из ног и фиксируем её в таком положении.
Выполните три сета по 10–30 секунд.
Выпады с расположением задней ноги на лавке (болгарские выпады)
Исходное положение: опорная нога слегка согнута в колене, другая нога вытянута назад, почти под прямым углом, с опорой голеностопа на лавочку (либо другое возвышение). В руках можно держать дополнительный вес — гантели.
Необходимо выполнять приседания на опорной ноге, так глубоко, насколько это возможно, сохраняя ровную спину и не допуская выхода колена опорной ноги за носочек.
Выполните 3 сета по 10 повторений.
Мертвая тяга на прямых ногах
Исходное положение: ноги чуть на ширине плеч, колени слегка согнуты, корпус наклонен, плечи направлены вниз, руки сжимают гантели либо гриф штанги.
Плавно наклонитесь, контролируя напряжение в задней поверхности бедра. Затем вернитесь в исходное положение, поднимая таз вверх и напрягая ягодицы.
Выполните 3 сета по 8–10 повторений.
Мёртвую тягу можно также выполнять для каждой ноги отдельно. При этом опорная нога — слегка согнута в колене, гантель — в руке противоположной опорной ноге, другая нога — выпрямлена и вытянута назад.
Гиперэкстензия
Исходное положение: займите удобную позицию на тренажере для гиперэкстензии, плотно обопритесь пятками на платформу в нижней части тренажера. Скрестите руки на груди или за головой. Удерживайте голову и спину ровными.
Плавно наклонитесь вперёд и, не задерживаясь в нижней точке, — плавно поднимитесь в исходную позицию.
Выполните три сета по 10–20 повторений.
Как вернуться к бегу
Большинство людей, которые травмируют мышцы задней части бедра, полностью восстановят свои функции после завершения плана реабилитации.
Раннее лечение по плану, который включает протокол RICE и физиотерапию, приводит к достаточно быстрому улучшению функций травмированных мышц и связок и возвращению к занятиям спортом.
На первых этапах следует максимально уменьшить нагрузку на ногу. Для этого можно использовать орбитрек, езду на велосипеде, бег в бассейне.
Как индикатор перехода от физиотерапии к постепенному возвращению к тренировкам может использоваться задняя планка. Если подъём ног не вызывает болевых ощущений, а диапазон движений полноценный — можете использовать программу постепенного возврата к бегу.
Параллельно следует работать над укреплением мышц бедра. Постепенное добавление силовых нагрузок к беговым позволит достаточно быстро вернуться к полноценным тренировкам.
Другие травмы:
- Воспаление надкостницы (шинсплинт)
- Хондромаляция и «колено бегуна»
- Тендинит ахиллова сухожилия
- Синдром подвздошно-большеберцового тракта
- Плантарный фасциит
Что ещё почитать о травмах:
- 7 самых распространенных беговых травм (инфографика)
- Откуда берутся беговые травмы?
- Популярные вопросы и ответы о беговых травмах
- Как преодолеть стресс, когда у вас беговая травма
