Травмы при тренировке грудных мышц

Растяжения грудных мышц нередко происходят вследствие чрезмерных нагрузок. Таким травмам сопутствует очень сильный болевой синдром. Чтобы облегчить состояние пострадавшего во время такой травмы стоит ознакомиться с возможными причинами и характером проявлений.
Человеческая грудная клетка представляет собой надежный каркас, который защищает от травматизма важные внутренние органы, такие как легкие, сердце и частично печень. В строении грудной клетки принимают участие различные группы мышц, которые предназначены для выполнения определенных функций. Например, крупные мышцы формируют внешний рельеф торса, а межреберные участвуют в процессе дыхания, расширяя грудную клетку при вдохе и сужая ее во время выдоха.

Причины растяжений
Во время выполнения движений, которые стимулируют сильное сокращение мышечных тканей, может возникнуть растяжение мышц расположенных в области грудной клетки. Наиболее часто к таким повреждениям приводят чрезмерные физические нагрузки. Чаще всего с растяжением мышц грудной клетки сталкиваются спортсмены при активных тренировках, например, при выполнении жима с опусканием штанги риск возникновения растяжения значительно увеличивается.
Также подобные повреждения могут возникнуть и при других обстоятельствах, например, посредством прямого удара в область мышц груди. К наиболее распространенным факторам, которые могут стать причиной разрывов мышечных волокон, относят:
- резкие движения;
- падения во время активных занятий спортом;
- чрезмерная нагрузка при слабой физической подготовке;
- сильные удары в область тех или иных мышц.
Также мышечные волокна могут подвергаться повреждениям и в бытовых условиях, например, во время длительных нагрузок при выполнении какой-либо работы или при других обстоятельствах которые длительное время поддерживают мышцы в напряжении. Нередко причиной повреждения диафрагмы и межреберных мышц становятся соматические заболевания, в ходе которых возникает сильный кашель и вздутие живота. Чтобы своевременно начать лечение такого повреждения, необходимо знать, какие возникают признаки при подобных травмах.
Клинические проявления
Если у человека растянуты мышцы груди, то в первую очередь возникает резкий болевой синдром и ограничение подвижности плечевого пояса. Симптомы при растяжении грудных мышц могут выражаться в виде затрудненного дыхания и в болезненных ощущениях при попытках поворота или наклона туловища. В области локализации травмы очень быстро образуется отечность, а сократительная способность мышц возрастает и уменьшается только после нарастания внутренней гематомы.

Спровоцировать растяжение межреберных мышц может сильный кашель или резкий вдох. В таком случае в области реберных дуг возникнет незначительная боль, усиливающаяся при глубоких вдохах и прощупывании поврежденного участка. Видимых отеков или подкожных гематом не возникает вследствие такого повреждения, а на полное восстановление необходимо около пяти дней. Если у человека долгое время не прекращается сильный кашель, мышцы продолжают травмироваться, и лечение может занять более долгие отрезок времени, от двух до трех недель.
Поздняя симптоматика характерна растяжению мышц диафрагмы, что может быть очень опасно в случае формирования грыжи в этой области. В некоторых случаях возникновение подобных повреждений может быть спровоцировано сжатием легочной ткани. В таком случае пострадавшему необходимо немедленное оперативное лечение. Чтобы точно определить клиническую картину, пациент нуждается в квалифицированном обследовании в условиях стационара.
Воспаление
Практически всегда вследствие растяжения в травмированных мышечных тканях возникает воспалительный процесс. Это происходит, потому что к месту локализации поврежденных мышечных волокон начинается поступление кровяных воспалительных агентов — лейкоцитов, провоцирующих воспаление с целью улучшения кровообращения и ускорения регенерации пораженных тканей.
Также причиной образования воспалительного процесса может стать развитие инфекционного заболевания вследствие переохлаждения определенного участка, резкого изменения температурного режима или при пониженных защитных силах организма. Признаком воспаления служит возникновение постоянных притупленных болезненных ощущений, которые могут обретать более выраженный характер во время движений или прикосновения к месту локализации травмы. Со временем можно наблюдать возникновение отека и покраснение кожного покрова. У пациента часто повышается общая и местная температура тела, из-за чего воспаление мышц можно перепутать с простудой.
Спазм
Довольно часто можно столкнуться с возникновением болевого синдрома в области межреберных мышц, причиной которого становится мышечный спазм. Он может возникнуть из-за продолжительного напряжения мышц или неудобного расположения туловища с дальнейшим резким расслаблением. Также спазм может вызвать повышение тонуса в определенной части мышечных волокон. Большой опасности подобное состояние не вызывает, но может стать причиной раздражения нервных волокон, вследствие чего возникает межреберная невралгия, которой характерны сильные боли.
Оказание доврачебной помощи
Когда возникает такая травма, очень важно сразу же приложить холод, после чего обеспечить мышцам полный покой. Охлаждение помогает сузить мелкие кровеносные капилляры, что снижает кровоснабжение в месте локализации травмы, тем самым уменьшая нарастание гематомы. Для холодного компресса можно использовать лед, завернутый в ткань, либо грелку с холодной водой. Стоит помнить, что на голое тело прикладывать холод нельзя, это может стать причиной обморожения кожного покрова.

Уменьшить болевой синдром поможет тугая повязка. Амплитуда движений перетянутой грудной клетки во время дыхания будет меньше, а значит, мышца не будет травмироваться дальше. Перевязывая грудь эластичным бинтом, стоит не переусердствовать, повязка не должна мешать потерпевшему человеку дышать. При сильной боли можно принять обезболивающий препарат согласно дозировке в инструкции по применению.
Лечебные мероприятия
При возникновении растяжения мышц груди стоит обязательно обследоваться у врача, так как подобным травмам могут сопутствовать и другие, более серьезные повреждения. Не стоит заниматься самолечением. Статистические исследования доказывают, что большинство людей, которые лечили растяжение грудной мышцы в домашних условиях при помощи народных средств без предварительной консультации с лечащим врачом, в дальнейшем сталкивались с различными осложнениями и последствиями. Пострадавший с растяжением мышц грудной клетки нуждается в проведении лечебного курса, который заключается в таких мероприятиях:
- Обеспечение полного покоя;
- Прикладывания холода к месту локализации травмы в течение двух первых суток;
- Применение лечебных мазей разогревающего характера, стимулирующих работу кровообращения, начиная с третьего дня.
Обычно пациенты с такими травмами лечатся в течение двух недель, при этом, исключая любую физическую активность. Также в первые несколько дней после возникновения травмы необходимо соблюдать постельный режим. Если в процессе лечения у пациента наблюдается сильный кашель, ему назначаются разжижающие мокроту, а затем отхаркивающие препараты.

С третьего дня начала лечения назначаются физиотерапевтические процедуры, такие как электрофорез, парафиновые аппликации, УВЧ и др. Данные процедуры стимулируют кровообращение в области растяжения, активизируют обменные процессы и ускоряют регенерацию тканей. Помимо основного лечения, доктор может порекомендовать народные рецепты, к примеру, прогревание грудной клетки разогретой солью, помещенной тканевый мешочек, различные согревающие компрессы и примочки.
Помимо лечения необходимо уделить внимание дальнейшей реабилитации, период которой напрямую зависит от тяжести повреждения. При легкой степени растяжения восстановление может длиться несколько недель, а в случае серьезного повреждения мышечных волокон реабилитация может затянуться на месяцы. Во время реабилитационного курса следует выполнять упражнения с незначительными физическими нагрузками под наблюдением инструктора по ЛФК.
Скорому восстановлению помогает проведение массажа вместе с рефлексотерапией, однако делать такие процедуры должен массажист и мануальный терапевт. Если проводить назначенный доктором комплекс всех реабилитационных процедур, можно быстро восстановить травмированные мышцы груди и повысить их эластичность. Главное тщательно соблюдать все назначения и рекомендации лечащего врача!
Источник
Автор Марина На чтение 5 мин. Просмотров 1.4k. Опубликовано 03.05.2018
Растяжение грудной мышцы может происходить по бытовым, спортивным и соматическим причинам. Травмирование возможно при совершении движения, ведущего к сильному сокращению мышечных волокон. Все отделы мышц грудной клетки подвержены растяжению, но проявляются травмы по-разному, зависимо от локализации.
Причины растяжения
Причины растяжения мышц грудной клетки связаны с физическими нагрузками. Наиболее травмоопасными будут упражнения со штангой, которые чаще остальных приводят к повреждению сухожилий. Растяжение могут вызвать прямые удары в грудную клетку и неосторожные падения.
Факторами растяжения связок грудного отдела будут:
- резкие движения;
- занятия спортом без разминки;
- плохая физическая подготовка;
- удары в грудь;
- падения.
Бытовыми причинами растяжения будут подъем тяжестей, длительное напряжение мышц, падения. Некоторые соматические заболевания также могут стать факторами повреждения, в частности это диафрагмальная грыжа, вздутие живота и другие патологии, сопровождающиеся сильным кашлем.
Симптомы растяжения грудной мышцы
 Боль и ограничение движения при растяжении грудной мышцы
Боль и ограничение движения при растяжении грудной мышцы
Первым признаком и проявлением растяжения будет боль. Это сопровождается ограничением подвижности плечевого пояса. Растяжение грудной мышцы симптомы дает сразу, и их выраженность будет зависеть от причины травмы. После травмирования становится трудно дышать, боль усиливается при поворотах и наклонах туловища. Быстро происходит нарастание отека.
Сразу после травмы сократительная способность мышц увеличена, затем она снижается по мере нарастания гематомы. По этой причине первая помощь всегда включает применение холодного компресса.
Общими проявлениями растяжения грудных мышц будут:
- ограничение движения, скованность;
- боль, усиливающаяся при кашле и во время движения;
- затрудненное дыхание;
- повышенная чувствительность при касании к больной мышце.
Нередко происходит одновременное поражение нескольких мышц грудной клетки и спины. Это может быть связано с грыжей межпозвонкового диска, растяжением спины, повреждением суставов и соединительной ткани около позвоночника и ребер.
Травма может вызвать спазм мышц, что будет мешать кашлю, чиханию и дыханию. Происходит такое чаще вследствие резкого движения с поворотом.
Растяжение со спазмом будет сопровождаться болевым синдромом в области ребер. Происходит это при длительном напряжении мышц с сохранением их в одном положении. Это не опасно, но может стать причиной реберной невралгии, что дает сильную боль.
Воспаление при растяжении происходит практически всегда. Сопровождается это местным повышением температуры, болью, покраснением кожи, отеком. Причиной может быть инфекция вследствие переохлаждения, перепадов температуры или снижения иммунитета. В таком случае будут мучить постоянные ноющие боли, усиливающиеся при касании к поврежденному месту. Со временем появляется отек и сильное покраснение. У больного уже может повышаться общая температура с нарастанием признаков интоксикации — слабости, головной боли, сонливости, снижения аппетита.
Диагностика
 Рентген как метод диагностики при растяжении связок плечевого сустава
Рентген как метод диагностики при растяжении связок плечевого сустава
Для диагностики растяжения травматолог проводит осмотр, опрашивает пациента по поводу полученной травмы и назначает рентген. В сложных случаях может потребоваться проведение магнитно-резонансной терапии для дифференциации повреждения и выявления скрытых заболеваний.
Растяжение грудной мышцы — лечение
Лечение растяжений проводится комплексом мероприятий для устранения симптомов, возвращения подвижности и профилактики осложнений.
Что делать при растяжении грудных мышц — первая помощь:
- дать пострадавшему обезболивающую таблетку;
- обездвижить грудную клетку тугой повязкой;
- приложить холодный компресс;
- сделать так, чтобы пострадавший не двигался;
- доставить его в больницу.
В условиях стационара больному обеспечивается полный покой. Врач накладывает повязку, назначает холодные компрессы, дает рекомендации по поводу физической нагрузки в период восстановления. Дома применяются назначенные врачом мази, соблюдается щадящий режим активности, исключаются высокие нагрузки.
[wpmfc_cab_si]В течение первой недели противопоказана любая физическая работа, больной соблюдает постельный режим. Затем постепенно нужно разрабатывать мышцы, выполняя легкие упражнения.[/wpmfc_cab_si]
Лечение будет зависеть от первопричины. Если растяжение произошло на фоне сильного кашля, показан прием противокашлевых препаратов. Также можно применять народные средства для разжижения слизи.
При сильной боли и скованности назначаются противовоспалительные средства. Это таблетки и мази на основе НПВС, которые отпускаются в аптеке без рецепта.
С 3 дня назначаются физиотерапевтические процедуры. Это парафиновые аппликации, УВЧ, фонофорез, электрофорез. Процедуры улучшают местный кровоток и ускоряют восстановление поврежденных связок.
Врач может порекомендовать ультразвуковую терапию для ускорения восстановления. В тяжелых случаях будет рассматриваться хирургическое лечение.
Кроме основного лечения, травматолог может порекомендовать народные средства. Среди них согревающие компрессы, примочки, смеси для прогревания грудной клетки.
 Долгит обезболивающий препарат при растяжении связок
Долгит обезболивающий препарат при растяжении связок
Какие лекарства может назначать врач при растяжении связок:
- Охлаждающие мази — обезболивают, убирают отек, предупреждают образование гематом. Они содержат в составе ментол, эвкалипт, эфирные масла, антикоагулянты.
- Согревающие — применяются с 3 дня после травмы, убирают боль, снимают воспаление, повышают проницаемость сосудов. Их эффективно применять и для профилактики травм в период повышенной физической нагрузки.
- Обезболивающие — это могут быть как охлаждающие, так и согревающие мази, зависимо от периода после растяжения. Врач может порекомендовать мази Апизатрон, Лидокаин, Индометацин, Випросал, Гевкамен, Димексид, кремы Хондрекс, Долгит, Аналгос, гели Диклофенак, Дикловит, Индовазин, Диприлиф, Долобене.
- Со стероидными гормонами — назначаются при осложнениях, когда есть выраженное воспаление и отек.
Наиболее эффективными при растяжении считаются такие средства, как:
- гель Долобене — относится к нестероидным противовоспалительным средствам, обезболивает, ускоряет восстановление тканей;
- мази на основе ментола — снимают воспаление, убирают боль;
- мазь Финалгон — оказывает согревающее действие, обезболивает;
- мазь Никофлекс — убирает воспаление и боль.
В период восстановления можно применять народные средства. Это компрессы из глины, примочки из картофеля, аппликации из алоэ.
Для приготовления компресса нужно развести глину в воде, положить смесь на марлю и приложить к поврежденной области. Фиксируется он на несколько часов.
Аппликация готовится из мелко нарезанного алоэ. Масса выкладывается на марлю и прикладывается к грудной клетке. После нагревания повязка меняется.
Примочка делается из перетертого сырого картофеля. Кашица распределяется по больному месту на полчаса.
Как долго лечится
Зависимо от степени повреждения, восстановление после травмы может продолжаться от 7 дней до 12 недель. При повреждениях 1 класса — до 10 дней, 2 класса — до 5 недель, 3 класса — до 12 недель.
Источник
Разрывы и отрывы большой грудной мышцы становятся всё более актуальны по мере популяризации занятий бодибилдингом, боевыми единоборствами и фитнесом. Наиболее опасным упражнением, чаще всего приводящим к разрывам и отрывам большой грудной мышцы, является жим лёжа.
Максимальная нагрузка на мышцу имеет место при выполнении жима лёжа с большими весами и выполнении резких амплитудных движений например при бросках в различных видах борьбы. Также часто встречается такая ситуация, когда спортсмен продолжает выполнять жим на протяжении длительного времени уже после появления болевого синдрома и в конце концов мышца отрывается. Ещё одной частой причиной отрывов является употребление различного допинга, которое может приводить к быстрому росту мускулатуры, при этом сила мышцы начинает значительно превосходить прочность сухожилия прикрепляющего её к кости.
Разумный режим тренировок позволяет избежать разрывов большой грудной мышцы, но в этой статье речь пойдёт о лечении тех людей, которые уже получили травму, и поздно говорить о её профилактике.
Отрывы большой грудной мышцы происходят в положении максимального отведения и наружной ротации, как во время эксцентрической, так и во время концентрической фазы упражнения. Чаще всего происходит отрыв сухожилия мышцы от места прикрепления к плечевой кости.

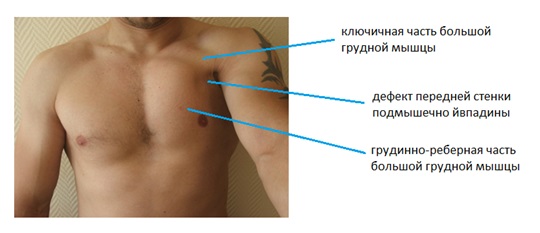
Отрыв большой грудной мышцы проявляется резкой, сильной болью в подмышечной области, часто жгучего характера, пациенты говорят о том, что они услышали хруст или треск. Сразу после травмы передняя стенка подмышечной впадины исчезает или становится менее выраженной. Затем появляется кровоподтёк, часто с переходом на внутреннюю поверхность плеча и наружную поверхность грудной клетки, нарастает отёк, который маскирует клиническую картину.
Рентгенограммы, а в 90% случаев и УЗИ или МРТ пропускают диагноз, так как сухожилие большой грудной мышцы плоское и длинное (4�,5 см), то отёкший листок фасции или паратенон могут выглядеть очень похожими на него, хотя на самом деле будет иметь место полный отрыв. В связи с этим, важное значение имеет клинический осмотр. Снижение силы приведения и одновременной внутренней ротации является патогномоничным для разрывов большой грудной мышцы.
Внутримышечные разрывы хорошо лечатся консервативно. Отрывы от места прикрепления и разрывы собственно сухожилия большой грудной мышцы являются показанием для оперативного лечения. Оперативное лечение разрывов большой грудной мышцы даёт лучшие результаты в плане восстановления силы, косметики и времени необходимого для реабилитации по сравнению с консервативным лечением. В случае если разрыв произошёл у молодого и физически активного пациента операция обязательна.
На наш взгляд оптимальным вариантом хирургического лечения является реинсерция сухожилия к его изначальному месту прикрепления с использованием 2 якорных фиксаторов. Эту операцию можно выполнить как из широкого дельтовидно-пекторального доступа, так и из модифицированного минидоступа длиной 4-5 см, обеспечивающего адекватную визуализацию места прикрепления большой грудной мышцы и возможность выделить её сухожилие без значительной травмы мягких тканей и увеличения времени операции и с хорошим косметическим результатом.
Модифицированный дельтовидно-пекторальный доступ длиной 4 см располагается книзу и кнутри от стандартного дельтовидно-пекторального доступа.
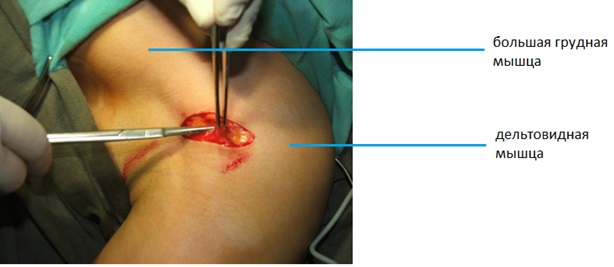
Вена cephalica, смещается кнаружи, при помощи тупой диссекции в медиальном направлении выделяется оторванное сухожилие большой грудной мышцы.
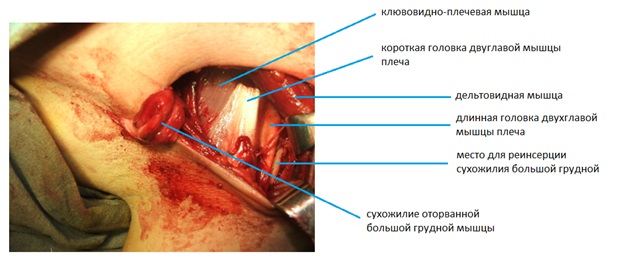
После выделения конца сухожилия оно прошивается и продолжается тупая диссекция вслепую при помощи пальца хирурга вокруг сухожилия и брюшка мышцы до достаточной его мобилизации.
Место изначального прикрепления сухожилия кнаружи от проксимального сухожилия длинной головки двухглавой мышцы обрабатывается буром, выполняются 2 отверстия сверлом 3,2 мм, на расстоянии 2 см друг от друга (большее количество якорных фиксаторов приводит к большему ослаблению прочности кости и увеличивает риск перелома плеча в будущем при нагрузках).
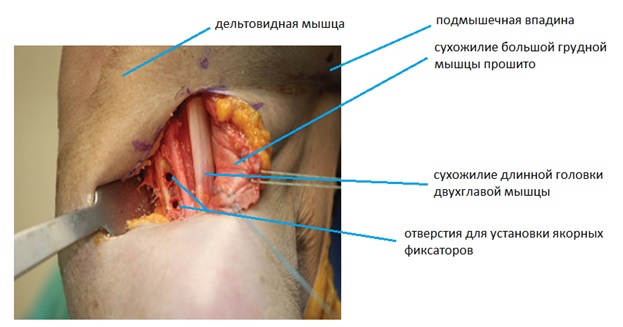
В полученные отверстия устанавливаются якорные фиксаторы диаметром 5,5 мм.
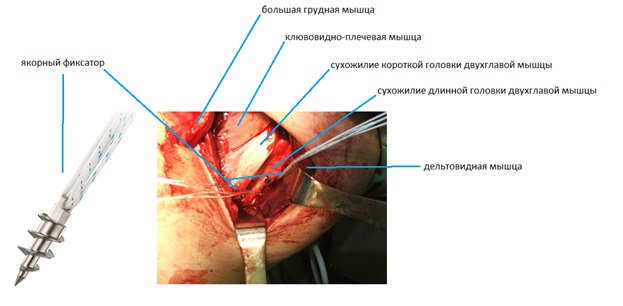
Проверяется возможность адаптации сухожилия большой грудной мышцы к месту прикрепления в положении отведения и наружной ротации плеча. При адаптации с избыточным натяжением производится дополнительная мобилизация большой грудной мышцы.
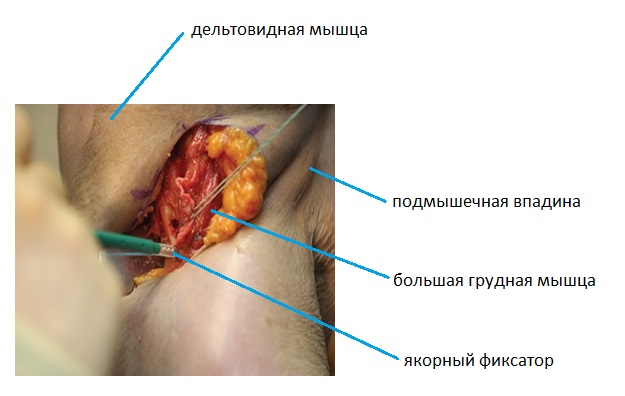
Сухожилие большой грудной мышцы прошивается блокируемым швом по Кракову с 3 ярусами петель, первый шов надо накладывать отступя от края сухожилия на 0,8-1 см с тем чтобы при его затягивании произошла хорошая адаптация сухожилия к изначальному месту его прикрепления.
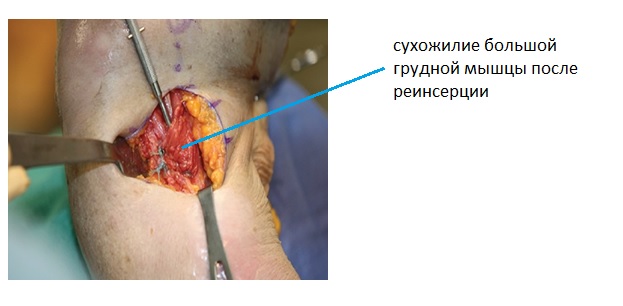
Послойное ушивание раны.
Данная техника проста в понимании, легко воспроизводима и позволяет надёжно адаптировать сухожилие к изначальному месту его прикрепления, а также характеризуется хорошим функциональным и косметическим результатом. Таким образом, реинсерция сухожилия большой грудной мышцы при помощи 2 якорных фиксаторов из модифицированного доступа может быть рекомендована для применения в практике хирургов ортопедов имеющих дело с пациентами с разрывами большой грудной мышцы.
Особый интерес представляет лечение застарелых разрывов сухожилия большой грудной мышцы. Вопреки расхожему мнению, разрывы большой грудной мышцы вполне подвластны хирургическому лечению даже спустя годы после травмы. Конечно, косметический и функциональный результат в этих случаях будут хуже, чем при лечении острого разрыва. Восстановление силы происходит до 70-90%, но пациенты оказываются высоко удовлетворены и таким результатом.
При реинсерции сухожилия большой грудной мышцы в застарелом случае хирург может столкнуться с рядом трудностей: выраженная ретракция мышцы, дефицит длинны сухожилия, дегенеративная перестройка ткани сухожилия, высокая степень натяжения при фиксации к анатомическому месту прикрепления. В литературе описаны методы рефиксации с использованием аутотрансплантатов, аллотрансплантатов, синтетических материалов. Все они имеют право на жизнь, но они являются высокотравматичными и технически сложными. С нашей точки зрения более целесообразно использовать пластику местными тканями. Рубцовые изменения, которые происходят в паратеноне сухожилия большой грудной мышцы и клюво-плечевой фасции, делают их вполне пригодными для цели замещения сухожилия большой грудной мышцы и передачи её силы на плечо. В случае избыточного натяжения при попытке адаптации к изначальному месту прикрепления возможно использование альтернативной точки фиксации кнутри от сухожилия длинной головки двуглавой мышцы плеча. Это позволяет значительно упростить как саму операцию так и послеоперационную реабилитацию без значительных потерь в силе приведения и внутренней ротации плеча в будущем.
Данная методика описана в патенте на изобретение РФ №2585412 «способ хирургического лечения застарелого разрыва сухожилия большой грудной мышцы», зарегистрированном в государственном реестре изобретений Российской Федерации 05 мая 2016 года.

Суть метода сводится к использованию фиброзно-сухожильного комплекса для замещения дефекта сухожилия большой грудной мышцы.
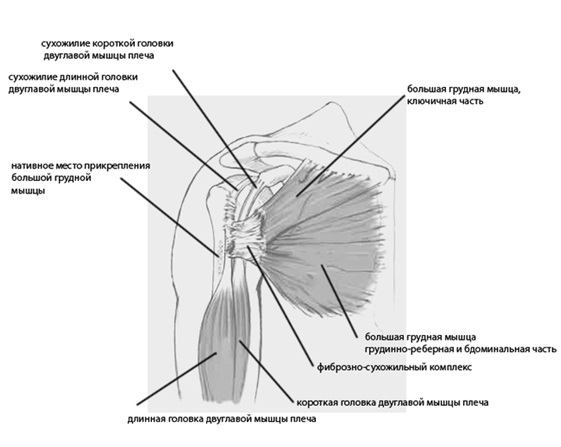
Для выполнения данной операции можно использов ать описанный выше модифицированный дельтовидно-пекторальный доступ. В случае необходимости его легко можно расширить.
После высвобождения фиброзно-сухожильного комплекса от спаек он отсекается максимально дистально, прошивается. Проверяется возможность его адаптации к нативному месту прикрепления кнаружи от сухожилия длинной головки двуглавой мышцы плеча в положении отведения и наружной ротации, в случае если адаптация невозможно или происходит с избыточным натяжением, то целесообразно выбрать альтернативное место прикрепления кнутри от сухожилия. Этот маневр позволит избежать трудностей при адаптации фиброзно-сухожильного комплекса и значительно облегчит послеоперационную реабилитацию.
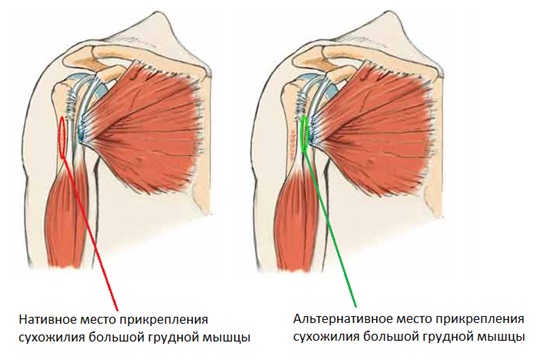
Производится подготовка площадки для реинсерции сухожилия при помощи бура или рашпиля, выполняются 2 отверстия сверлом 3,2 мм, устанавливаются анкерные фиксаторы 5,5 мм. Одним из концов нити выполняется прошивание фиброзно-сухожильного комплекса по Кракову, с тремя ярусами петель, отступя 8-10 мм от его края. Затягивание швов приводит к надёжной адаптации фиброзно-сухожильного комплекса к месту прикрепления.
Клинический пример.
Отрыв грудинно-рёберной части сухожилия большой грудной мышцы за 12 месяцев до обращения. При осмотре определяется дефект передней стенки подмышечной впадины. Снижение силы приведения и внутренней ротации до 45 % от здоровой стороны. Боли при нагрузке. Диагноз полного отрыва грудинно-реберной части не был верифицирован врачом травматологом при первичном обращении, не был подтверждён при МРТ. Тем не менее интраоперационно определялся полный отрыв.
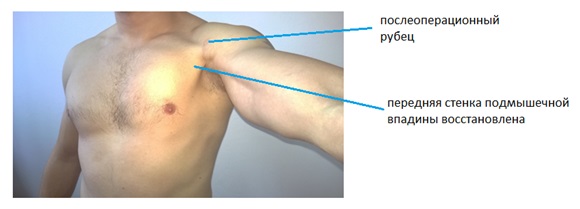
Выполнена хирургическая реинсерция большой грудной мышцы. Функция конечности в значительной мере восстановлена, сила приведения и внутренней ротации до 90 % от здоровой стороны, болевая симптоматика при нагрузке не беспокоит. Пациент остался доволен результатом лечения, вернулся к занятиям спортом.
Реабилитационный протокол во многом базируется на клинических знаниях и предыдущих исследованиях в области заживления мягких тканей, например ахиллова сухожилия, так как существующие исследования биомеханики сшитого сухожилия большой грудной мышцы не обладают достаточной степенью доказательности.
Так же как и в случае с другими повреждениями, послеоперационный протокол при повреждениях большой грудной мышцы включает: сохранение структурной организации восстанавливаемых тканей, постепенное увеличение амплитуды движений, восстановление динамического контроля, возобновление полной физической нагрузки.
0-2 недели.
Основные цели: защита регенерата, уменьшение отёка и боли, уменьшение вредных последствий длительной иммобилизации. Если был выполнен шов сухожилия, а не реинсерция, это требует более постепенной и длительной реабилитации. Первые 4 недели после операции выполняются только пассивные движения в плечевом суставе, разрешаются активные движения в локтевом и лучезапястном суставе. Пассивные движения должны выполняться врачом-реабилитологом или специально обученным инструктором ЛФК. Сгибание начинается с 10°, и увеличивается на 5-10° каждую неделю. Наружная ротация начинается с 5°, и увеличивается на 5-10° каждую неделю. Для борьбы с болевым синдромом и отёком используется криотерапия и высоковольтная гальваническая электростимуляция. Мобилизация послеоперационного рубца, его аккуратный массаж, позволят избежать формирования грубого рубца, и обеспечат хорошую подвижность окружающих мягких тканей.
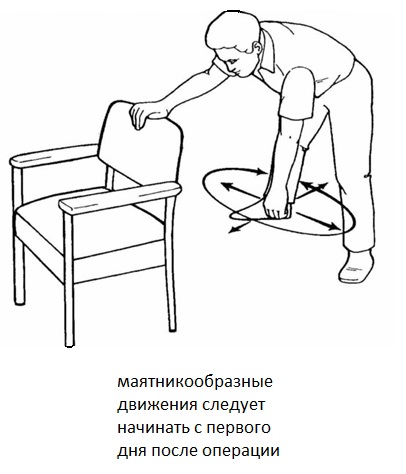
После заживления кожной раны пациент постепенно увеличивает амплитуду маятникообразных движений в плечевом суставе, под присмотром врача ЛФК. Маятникообразные движения являются важной частью последующей домашней реабилитации.
2-4 недели.
Начиная с 3 недели вводятся упражнения на увеличение объёма активных ассистируемых движений, в том числе с использованием гимнастической палки, но следует исключить отведение и наружную ротацию в плечевом суставе. Также пациент приступает к изометрическому напряжению мышц плечевого пояса, что позволяет начать восстанавливать контроль и силу мышцы. Пациент может начать кардиотренировки, но ему надо сообщить о необходимости строгого соблюдения баланса во избежание падения и повторной травмы.
4-6 недели.
На 5-й неделе пациент продолжает постепенно увеличивать объём активно-ассистируемых движений в плечевом суставе. Объём пассивных движений должен опережать объём активно-ассистируемых, на данном этапе продолжаются упражнения с использованием гимнастической палки, постепенно вводятся упражнения на отведение и наружную ротацию, начиная с 30° и увеличиваясь на 5-10° каждую неделю.

На представленной выше картинке отображено отведение 90 ̊ и наружная ротация 90 ̊, данная амплитуда достигается к концу 8-й недели.
Необходимо помнить о высоком риске реруптуры, перерастяжении регенерата, потери подшитой мышечной ткани при нарушении режима нагрузок и чрезмерно быстром увеличении амплитуды движений на данном этапе реабилитации. К концу 6-й недели пациенту разрешается начать аккуратные активные движения в плечевом суставе, в том объёме, который позволяет боль.
Также к концу 6-й недели присоединяются упражнения для лопаточных мышц. Вращение плечами в разных направлениях, сопровождаемое скольжением лопатки по поверхности грудной клетки. Можно добавить небольшую изометрическую нагрузку, но она не должна превышать 1-2 кг. Возможно выполнение упражнений на другие группы мышц плеча и плечевого пояса, исключая напряжение большой грудной и двуглавой мышц.
6-8 недели.
Продолжаются упражнения направленные на увеличения объёма движений, с целью достичь полной амплитуды к концу 8-й недели. Необходимо контролировать правильную кинематику плечевого сустава, движения должны выполняться именно за счет плеча, а не за счет лопатки.

8-12 неделя.
Добавляются упражнения, направленные на развитие динамических стабилизаторов, ротаторной манжеты, например удержание лёгкой гантели (0,5 кг) в отведённом до 30°-90° положении. Ещё одним хорошим упражнением для развития динамических стабилизаторов является проактивный тренинг. Пациент находится в положении лёжа на спине, рука в состоянии сгибания в плечевом суставе до 90°, врач ЛФК производит лёгкие толчки руки, пациент возвращает её в исходное положение, как бы преодолевая действие дестабилизирующих сил. Скорость, сила и амплитуда толчков постепенно возрастает до 20°, можно усложнить упражнение, закрыв пациенту глаза.
Добавляются спиральные и диагональные движения в плечевом суставе.
Можно начать резистивные упражнения с использованием резинового эспандера, отведение, сгибание, наружная ротация с незначительным сопротивлением.
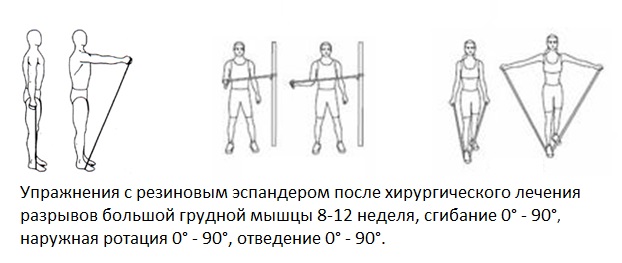
Продолжаются упражнения на удержание руки в положении отведения до 30°-90°, можно постепенно увеличить вес до 2,5-5 кг.
12-16 неделя.
Финальная стадия реабилитации, направленная главным образом на восстановление силы и выносливости большой грудной мышцы. К этому моменту должен быть достигнут полный объём как пассивных так и активных движений в плечевом суставе. Рекомендовано использование упражнений с плиоболом).
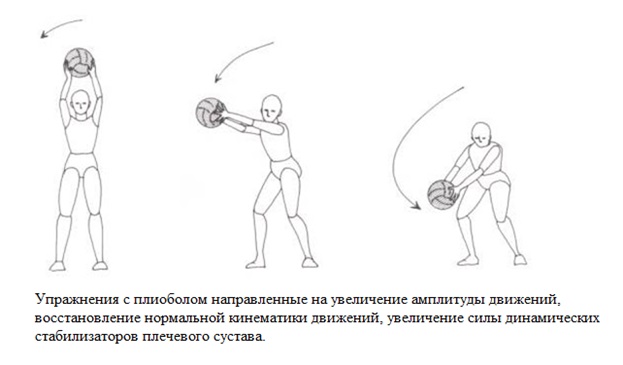
Только на данном этапе бодибилдеры и пауэрлифтеры могут приступить к жиму лёжа с пустым грифом. Увеличение нагрузки должно быть постепенным и рассчитанным на полное восстановление до уровня «рабочего веса» к концу 6 месяца (т.е. в течение 3 месяцев или 12 недель). Также на данном этапе хорошо зарекомендовали себя упражнения с использованием современных динамометрических устройств, таких как Biodex и Cybex. Необходимо чётко объяснить, что работа с весом более 50% от максимального подхода недопустима до 6 месяца. Работа на соревновательном уровне подвергает сухожилие большой грудной мышцы чудовищному стрессу и не разрешается ранее 12 месяцев после операции.
Источник
