Опухоль мышц спины фото что это
Любое новообразование в виде опухоли должно насторожить человека, т.к. этот признак может оказаться серьезным заболеванием. В этом случае ранняя диагностика пойдет только на пользу, т.к. своевременное лечение поможет быстрее справиться с болезнью и не допустить осложнений.
Симптомы
Образования на спине могут иметь разные размеры, причины возникновения, место локализации, цвет. В зависимости от этих симптомов врач определяет название заболевания.
- Образование может иметь синеватый, бордовый цвет или не выделяться вовсе.
- Место локализации может быть в любой области спины, но чаще встречается в частях шейного или грудного отделов.
- Опухоль на спине может быть мягкой или упругой.
- Не проявлять болезненных симптомов или иметь «ноющий», «стреляющий» и др. характеры боли.
По месту локализации можно разделить опухоли на:
- Лимфомы – на спине под лопаткой, подмышкой;
- Интрамедулярные – в ткани костного мозга;
- Экстрадуральные – возле позвоночника;
- Интрадуральные-экстрамеулярные – на оболочке костного мозга.
Виды опухолей на спине
Новообразование, возникшее на спине, может быть злокачественным или доброкачественным, в любом случае этот симптом требует серьезной диагностики.
В зависимости от симптомов, характеристик опухоли выделяют следующие, доброкачественные наиболее распространенные заболевания:
Гемангиома
Это сосудистое образование, поражает внешние ткани, не затрагивает соседние, медленно растет. Чаще является врожденной, но встречается и во взрослом возрасте вместе с заболеванием кровеносных сосудов. Может быть красного, бордового или синюшного цвета. Характерная особенность гемангиомы – бледнеет при нажатии на нее.
Причины появления:
- Наследственность.
- Последствия перенесенных инфекционных заболеваний, приема антибиотиков и гормональных препаратов во время беременности, вследствие чего, у ребенка появляется гемангиома.
При лечении необходимо учитывать размер образования. Если отсутствуют симптомы и осложнения, то достаточно наблюдения у врача, в противном случае – удаление хирургическим путем.
Атерома
Образуется при закупорке сальных желез, в результате отток секрета становится невозможным и появляется киста – жировик. В размерах бывает разная – от горошины до размеров в куриное яйцо телесного цвета. Может иметь отверстие, через которое выходит творожистое образование с неприятным запахом. Имеет четкие границы, округлую форму, образуется в участках с высоким содержанием сальных желез.
Причины:
- Неправильная работа сальных желез.
- Повреждение пор, волосяного фолликула, сальных желез.
- Повышенный тестостерон.
- Наследственность.
- Разрыв железы, вызванный воспалительным заболеванием.
Часто не представляют опасности, но в редких случаях могут стать очагом инфекций и воспалиться, вследствие чего кожа вокруг краснеет, появляется отек, увеличение жировика, температура, боль при прикосновении. Удаляется хирургическим путем под местной анестезией, только если нет воспаления, если есть, то жировик вскрывают и удаляют гнойное содержимое. Возможен рецидив.
Для профилактики нужно следить за состоянием кожи, обращаться к дерматологу при появлении воспалений, особенно если кожа жирная и питаться здоровой, полезной едой.
Энхондрома
Эта опухоль представляет гиалиновый хрящ, чаще встречается в юном возрасте, располагается внутри кости. Не доставляет дискомфорта, но врачи рекомендуют удалять хирургическим путем, чтобы опухоль не переросла в злокачественное образование – хондросаркому. Может спровоцировать перелом кости. Причины появления не установлены.
Диагностика: рентген, биопсия, КТ.
Остеобластома
Это опухоль в костях. Симптомы практически отсутствуют, но иногда появляются тупые боли. Если дискомфорта и косметического дефекта нет, врачи не настаивают на обязательном удалении. Повреждение костной ткани, воспаления, наследственность, пониженный иммунитет и переохлаждение могут стать причинами появления. Диагностика: рентген, КТ, МРТ.
Опухоль спинного мозга и позвоночника
Бывает доброкачественной и злокачественной. Локализируется в разных местах, но чаще встречается в средней или нижней области спины. Может увеличиваться в размерах с разной скоростью, в зависимости от характера опухоли. Если доброкачественная, то растет медленно, если злокачественная – быстро. Боль может усиливаться.
К основным симптомам относятся:
- слабость в мышцах, нарушение ходьбы, отсутствие равновесия;
- болевой синдром может появиться в бедрах, конечностях, усиливаться ночью или при пробуждении, любое напряжение тела может спровоцировать боль;
- низкая чувствительность в области поражения;
- паралич, его распространение зависит от места расположения шишки;
- нарушенное мочеиспускание;
- холод в конечностях;
- при образованиях крупных размеров спина деформируется, развивается сколиоз.
Злокачественные образования позвоночника:
- Остеосаркома – онкология в костях. В начале может появиться болезненный симптом в месте распространения, особенно заметен при физических нагрузках. Опухоль может покраснеть и быть горячей. После начальной стадии появляется температура, слабость, общая боль, потеря в весе, утомляемость. При диагностике нужно определить насколько болезнь успела распространиться по организму. Причины появления не известны. Диагностика: рентген, КТ, биопсия. Лечение: химиотерапия, хирургическое удаление.
- Метастазы. Кровоснабжение в позвоночнике тесно связано с брюшной полостью, грудной клеткой, поэтому метастазирование преимущественно в позвоночнике. Полностью вылечится невозможно. Симптомы: тупая боль в спине, похожа на боль при остеохондрозе. Диагностика: МРТ, КТ. Может появиться паралич, расстройство мочеиспускания и стула. Лечение: оперативное вмешательство, гормональная терапия, химио и радиотерапия.
- Миелома – опухоль кости. Распространена среди мужчин старше 40 лет. Боль проявляется при движении, характерно покалывание и онемение в стопах и кистях. Возможно снижение качества зрения; иммунитета; числа лейкоцитов, тромбоцитов в крови; недомогание; головная боль; повышенное кровотечение; нарушение функций почек. Диагностика: МРТ, КТ, ОСГ, рентген. Излечиться невозможно, только облегчить тяжелые симптомы, при осложнениях необходимо оперативное вмешательство.
- Фибросаркома. Развивается в соединительных тканях. Характерен медленный рост, но после повреждения опухоли может ускориться. Поражает детей, взрослых после 40 лет. Чаще встречается у женского пола. Причиной появления может быть: наследственность, облучение, влияние вредных химических веществ – гербецидов, сильный ушиб. Это безболезненное (в начале) уплотнение имеет бордово-синеватый цвет. Диагностика: МРТ, УЗИ, биопсия, рентген, ИГХ. Лечение: хирургическое удаление, химиотерапия, лучевая терапия.
- Хондросаркома – рак хрящевых тканей. Часто появляется в крестцовом и поясничном отделах позвоночника. Если расположение в грудном отделе, то могут распространяться на соседние позвонки, костную и хрящевую ткань ребер. Может расти внутри кости или на их наружной поверхности. Имеет 3 степени злокачественности. Симптомы: болевой синдром похож на проявления радикулита, распространяется в месте локализации, увеличивается с ростом опухоли и физическими нагрузками на спину; расширение подкожных вен. Характерен отек тканей и их припухлость. Может появляться в результате перерождения доброкачественных опухолей. Требуется хирургическое удаление вместе с близлежащими тканями.
- Саркома Юинга – опухоль костей, чаще поражает нижнюю часть трубчатой кости, лопатки, ребра, позвонки. Очень быстро распространяется, метастазирует в костный мозг, ткани, легкие. Чаще встречается у мужского пола в молодом возрасте. Наследственность, травмы, аномальное развитие мочеполовой системы могут стать причинами появления. Симптомы: утомляемость, потеря в весе, пониженный гемоглобин, температура, боль появляется с ростом образования и усиливается ночью, периодически стихает, покрасневшая кожа, отек, изменение формы кости, местное повышение температуры, увеличение лимфоузлов. Диагностика: рентген, КТ, МРТ, биопсия, ОСГ, антиография. Лечение: хирургическое удаление, лучевая терапия.
Факторы, провоцирующие появление опухоли позвоночника:
- излишнее облучение солнечным светом;
- влияние на организм вредных химических веществ;
- вредные привычки;
- радиация.
Диагностика
В зависимости от предполагаемого диагноза, могут назначать какое-либо из нижеперечисленных исследований или комплексно:
- УЗИ.
- Рентген.
- МРТ.
- КТ.
- ОСГ.
- ИГХ.
- Биопсия.
- Сцинтиграфия.
- Антиография.
- Обследование специалистами разного профиля: заключения онколога, дерматолога и др.
Лечение
Для каждого случая требуется индивидуальное лечение в соответствии с результатами анализов, обследования. После окончательно установленного диагноза назначается индивидуальное лечение, учитывая факторы риска.
- Регулярное наблюдение у врача.
- Анализы крови.
- Удаление опухолей хирургическим путем.
- Химиотерапия.
- Лучевая терапия.
- Медикаментозное лечение.
- Трансплантация костного мозга.
Врач может назначить один или несколько методов, это зависит от индивидуальных особенностей пациента, его здоровья и течения заболевания.
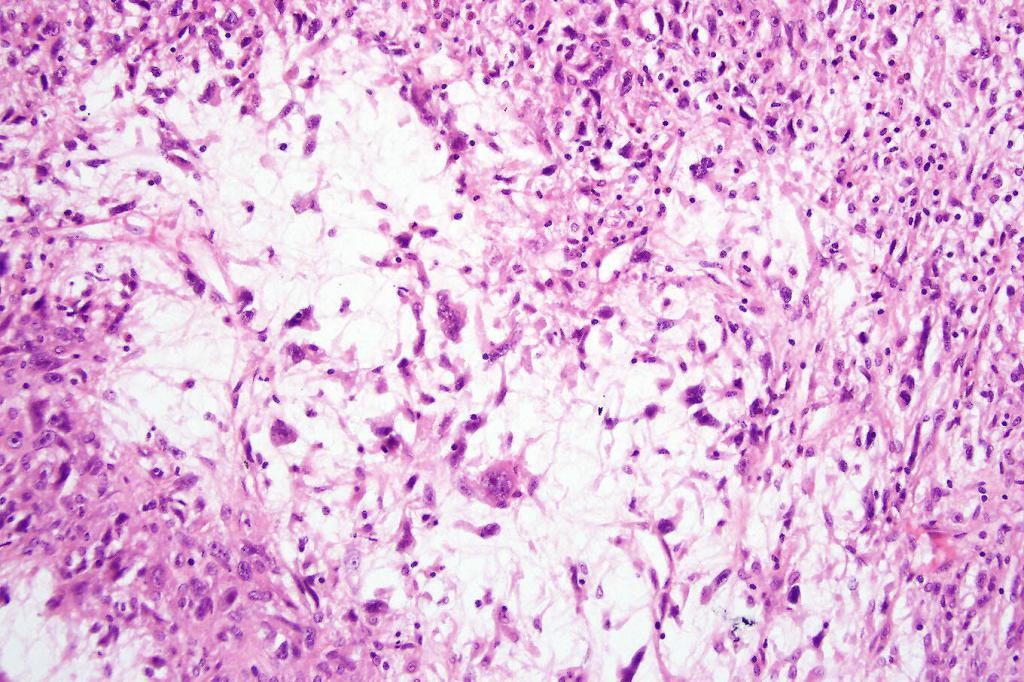
Клиническое и анатомическое понятие «мягкие ткани» по определению ВОЗ от 1969 г. включает в себя все внескелетные ткани неэпителиального характера: гладкие и поперечно-полосатые мышцы, синовиальную ткань, сухожилия и связки, жировую прослойку мышц, подкожную жировую клетчатку или гиподерму, соединительные ткани (фиброзная), нервные клетки и сосудистую ткань. Новообразования в них — это и есть опухоли мягких тканей. Среди них любые опухоли вышеперечисленных тканей и опухоли неясного поражения эмбриогенеза.
Причины опухолей мягких тканей
Причины их до конца не выяснены и сегодня. Известны некоторые провоцирующие факторы развития опухоли мягких тканей. Это может быть:
- неблагополучная наследственность (например, туберозный склероз вызывает саркому);
- химические канцерогены любого происхождения;
- не исключены и генные нарушения;
- присутствие в организме вирусов герпеса и ВИЧ;
- ионизирующее излучение, сниженный иммунитет;
- травмы мягких тканей (они больше чем в половине случаев приводят к онкологии);
- наличие рубцовой ткани;
- патологии костей могут предшествовать опухолям;
- некоторые заболевания, например болезнь Реклингаузена.

Часто доброкачественные опухоли могут озлокачествляться. По статистическим данным, злокачественные опухоли мягких тканей в общей онкопатологии занимают около 1 %. Половых и возрастных деградаций нет, но чаще всего данные новообразования возникают после 25 лет. А после 80 лет этот показатель уже превышает 8 %. Излюбленная локализация – нижние конечности, шея, живот и пр.
Классификация
Систематизация опухолей мягких тканей очень сложная, с учетом самых разных показателей. В статье она представлена самыми простыми делениями. Виды опухолей мягких тканей можно разделить на мезенхимальные (опухоли внутренних органов — саркомы, лейомиомы) и опухоли ПНС. Вид зависит от этиологии возникновения новообразования.
На практике ВОЗ применяется классификация — опухоли мягких тканей разделены по виду тканей:
- из фиброзной ткани;
- жировой;
- мышечных;
- сосудистых;
- синовиальных и серозных оболочек, клеток периферической нервной системы (ПНС);
- хрящевой ткани.
Все опухоли объединены в 4 большие подразделения: доброкачественные, злокачественные, или пограничные, локально агрессивные и редко метастазирующие. Доброкачественные опухоли мягких тканей не имеют клеточного атипизма, метастазов не дают и редко рецидивируют. Злокачественные имеют совершенно противоположные свойства, приводя к смерти больного. Пограничные опухоли (локально агрессивные) рецидивируют без метастазов; редко метастазирующие проявляют себя с этой стороны меньше, чем в 2 % случаев.
По метастазам опухоли оцениваются количественно:
- 1 балл — 0-9 метастазов;
- 2 балла — 10-19;
- 3 балла — более 20 метастазов.
Доброкачественные опухоли мягких тканей
Виды опухолей:
- Липома ‒ в основе жировая ткань, локализуется в участках тела с наличием липидной ткани. Пальпируется как безболезненная припухлость мягко-эластичной консистенции, может расти несколько лет.
- Ангиолипома – формируется на кровеносных сосудах, чаще диагностируется у детей. Локализована в глубине мышц. Если не доставляет беспокойств, рекомендовано только наблюдение.
- Гемангиома ‒ очень частая опухоль сосудов. Больше распространена у детей. Если нет проявлений, лечения не нужно.
- Фиброма и фиброматоз ‒ состоит из фиброзной ткани. Яркими представителями являются фибромы и фибробластомы. Фибромы содержат клетки зрелой соединительной волокнистой ткани; фибробластомы в основе содержат коллагеновые волокна. Они образуют т. н. фиброматоз, среди которого чаще других встречается такая опухоль мягких тканей шеи, как фиброматоз шеи. Данная опухоль возникает у новорожденных на грудинно-ключично-сосцевидной мышце в виде плотного зерна до 20 мм в величину. Фиброматоз очень агрессивен и может прорастать в соседние мышцы. Поэтому требуется обязательное удаление.
- Нейрофиброма и нейрофиброматоз ‒ формируется из клеток нервной ткани в оболочке нерва или вокруг него. Патология наследственная, при росте может пережать спинной мозг, тогда появляется неврологическая симптоматика. Склонна к перерождению.
- Пигментный нодулярный синовит ‒ опухоль из синовиальной ткани (выстилает внутреннюю поверхность суставов). Нередко выходит за пределы сустава и приводит к дегенерации окружающих тканей, что требует оперативного лечения. Частая локализация – колено и тазобедренный сустав. Развивается после 40 лет.
Доброкачественные опухоли мышечной ткани
Доброкачественный характер имеют следующие опухоли:
- Лейомиома – опухоль гладких мышц. Не имеет возрастных ограничений и носит множественный характер. Имеет тенденцию к перерождению.
- Рабдомиома – опухоль поперечно-полосатых мышц на ногах, спине, шее. По структуре в виде узелка или инфильтрата.
В целом симптоматика доброкачественных образований очень скудна, проявления могут возникнуть только при росте опухоли со сдавливанием нервного ствола или сосуда.
Злокачественные опухоли мягких тканей
Почти все они относятся к саркомам, которые занимают 1 % среди всех онкологий. Самый распространенный возраст появления – 20-50 лет. Саркома развивается из клеток соединительной ткани, которая еще находится в стадии развития и является незрелой. Это может быть хрящевая, мышечная, жировая, сосудистая ткань и пр. Иначе говоря, саркома может возникать практические везде и строгой привязанности к одному органу не имеет. На разрезе саркома напоминает рыбье мясо розовато-белого цвета. Она более агрессивна, чем рак, и ей присущи:
- инфильтрирующий рост в соседние ткани;
- после удаления у половины больных она рецидивирует;
- рано дает метастазы (в легкие чаще всего), только при саркоме брюшной полости – в печень;
- имеет взрывной рост, по числу летальности стоит на 2-м месте.
Виды сарком мягких тканей и их проявления
Липосаркома – возникает везде, где есть ткань с содержанием большого количества жира, чаще всего на бедре. Четких границ не имеет, пальпируется легко. Рост медленный, метастазы дает редко.
Рабдомиосаркома, или РМС – опухоль, поражающая поперечно-полосатую мышечную ткань. Чаще поражает мужчин после 40 лет. Опухоль в виде плотного неподвижного узла находится в середине мышц, боли не вызывает, пальпируется. Излюбленная локализация – шея, голова, таз и ноги.
Лейомиосаркома – опухоль, поражающая гладкую мышечную ткань. Возникает редко, обычно в матке. Считается немой опухолью и проявляет себя только на поздних стадиях. Обнаруживается случайно при других исследованиях.
Гемангиосаркома – опухоль кровеносных сосудов. Локализуется в глубине мышц, мягкая по структуре, безболезненная. К ним относятся саркома Капоши, гемангиоперицитома и гемангиоэндотелиома. Наиболее известна саркома Капоши (формируется из незрелых сосудистых клеток при воздействии вируса герпеса 8-го типа; характерна для СПИДа).
Лимфангиосаркома – формируется из лимфососудов.

Фибросаркома – возникает из соединительной ткани, локализуется часто в мышцах ног и туловища. При пальпации относительно подвижна, имеет вид бугра круглой или овальной формы. Может расти до больших размеров. Чаще возникает у женщин.
Синовиальная саркома – может диагностироваться в любом возрасте. Болезненна при пальпации, ввиду плохой всасываемости мембраны в суставе легко скапливается гной или кровь. Если внутри опухоли имеется киста, она эластична при прощупывании. Если же в ней есть соли кальция, она твердая.
Саркомы из нервной ткани – нейрогенные саркомы, невриномы, симпатобластомы и пр. Поскольку речь идет о нервной ткани, у половины больных формирование опухоли сопровождается болями и неврологической симптоматикой. Рост опухолей медленный, излюбленное место появления – голень и бедро. Данная опухоль редкая, возникает у мужчин среднего возраста. Опухоль обычно крупнобугристая, в капсуле; иногда может состоять из нескольких узлов, расположенных по ходу нервного ствола. Пальпаторно она определяется как «мягко-эластичной консистенции», но с четкими границами, может содержать известковые включения и тогда становится твердой. Боль и другие симптомы бывают редко. При близком соседстве с кожей может прорастать в нее, с костью – прорастать и туда. Метастазы бывают редко, в основном в легкие. Рецидивы бывают часто. Резюмируя сказанное, следует напомнить: в большинстве своем опухоли имеют эластичную или твердую консистенцию. Если же обнаруживаются участки размягчения, они говорят о распаде опухоли.
Пограничные опухоли
По своему поведению они напоминают доброкачественные образования, но вдруг по неясным причинам начинают метастазировать:
- Выбухающая дерматофибросаркома – опухоль в виде крупного узла над кожей. Растет очень медленно. При ее удалении у половины больных дает рецидивы, метастазов не бывает.
- Атипичная фиброксантома – может возникать при избытке УФО у пожилых пациентов. Локализована на открытых местах тела. По виду напоминает четко ограниченный узел, который может покрываться язвами. Может метастазировать.
Клиническая картина
Злокачественные опухоли мягких тканей на начальных этапах растут незаметно, себя не проявляя. У 70 % больных они обнаруживаются при других исследованиях случайно и становятся единственным симптомом. Если образование соседствует с крупным нервным стволом, сформировалось из оболочек чувствительного нерва или прорастает в кость, характерен симптом боли. Чаще опухоль имеет ограниченную подвижность в поперечном смещении, выглядит одиночным узлом. Она не прорастает в нервные стволы, а сдвигает их в сторону. При прорастании в кость становится неподвижной.
Кожа над опухолью мягких тканей уже в поздних стадиях становится багрово-синюшной, отечной, прорастает в окружающие ткани. Поверхность может изъязвляться. Подкожные вены расширяются в виде подкожной сетки. Имеется локальная гипертермия. Кроме того, заболевание уже не ограничивается местной клиникой, присоединяются общие симптомы интоксикации в виде кахексии, лихорадки, слабости всего организма.
Метастазирование по кровеносным сосудам – гематогенное, в 80 % случаев происходит в легкие. Среди доброкачественных опухолей мягких тканей неясного гистогенеза можно назвать миксому, которая характеризуется неправильной формой, содержит желеобразное вещество и чаще всего локализована в камере сердца. Поэтому ее называют еще полостной опухолью. У 80 % больных она возникает в левом предсердии. Такие опухоли инвазивны, т. е. быстро прорастают в соседние ткани. Обычно требуется ее удаление и проведение при необходимости пластики.
Диагностика
Диагностика опухолей мягких тканей достаточно сложна из-за скудности клинических проявлений. При подозрении на саркому обследование должно начинаться с биопсии. Это важный момент исследования, поскольку в последующем биопсия даст полную информацию о характере патологии.
Рентген целесообразен и информативен только при плотных опухолях. Он может показать зависимость опухоли от соседних костей скелета.
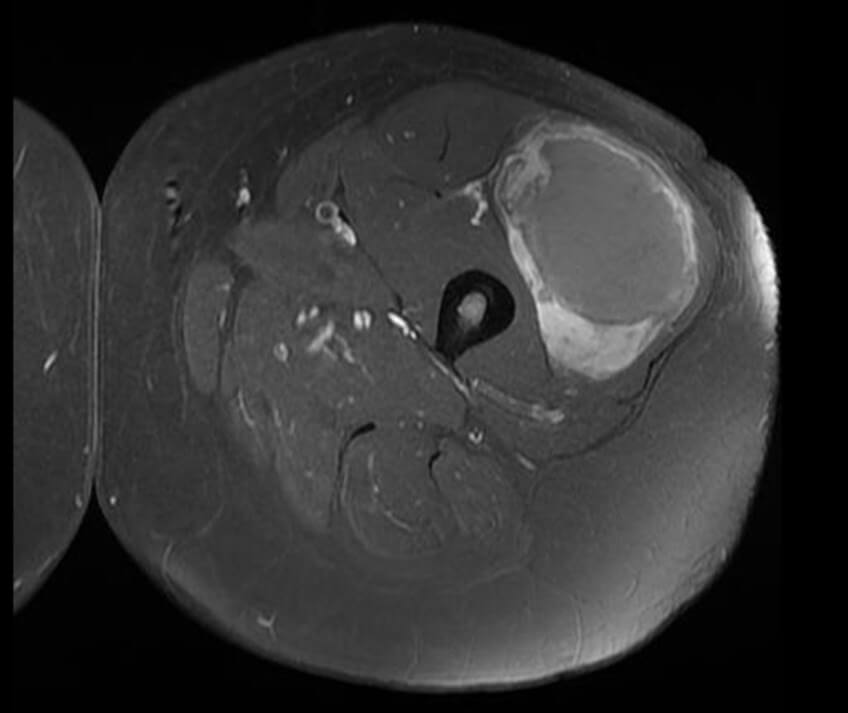
Если имеется локализация образования на ногах, брюшной полости – значение приобретает артериальная ангиография. Она дает возможность точного определения расположения опухоли, выявляет сеть неососудов, расположенных беспорядочно. Ангиография нужна и для выбора вида операции.
МРТ и КТ покажут распространенность патологии, что определяет ход лечения. УЗИ опухоли мягких тканей используют в качестве средства первичной диагностики или для подтверждения предварительного диагноза. УЗИ мягких тканей широко используется и незаменимо для проведения диффдиагностики.
Лечение опухолей
Лечение опухоли мягких тканей базируется на 3-х основных способах – это радикальная операция, радио- и химиотерапия в качестве дополняющих. Тогда такое лечение будет комбинированным и более эффективным. Но основным остается операция.
Современные методы удаления доброкачественных опухолей
Сегодня применяют 3 способа удаления доброкачественных опухолей мягких тканей:
- посредством скальпеля;
- CO2-лазер;
- радиоволновой метод.
Скальпель используют только при высокодифференцированных опухолях, которые имеют лучший прогноз в плане выздоровления.
СО2-лазер – при удалении опухолей мягких тканей доброкачественного характера дает возможность удалять их качественно и современно. Лазерное лечение имеет массу преимуществ перед другими методами и дает гораздо лучшие эстетические результаты. Кроме того, имеет точную направленность, при которой не повреждаются соседние окружающие ткани. Метод бескровный, сокращен период реабилитации, не бывает осложнений. Возможно удаление труднодоступных опухолей.
При радиоволновом методе (на аппарате «Сургитрон») разрез мягких тканей осуществляется воздействием волн высокой частоты. Данный метод не дает боли. «Сургитроном» можно удалить фибромы и любые другие доброкачественные опухоли на груди, руках, шее.
Основным методом лечения всех злокачественных опухолей является хирургический. Оперативное удаление опухолей мягких тканей проводят 2-мя методами: широким иссечением или ампутацией конечности. Иссечение применяют при средних и малых размерах опухолей, сохранивших подвижность и расположенных на небольшой глубине. Кроме того, не должно быть прорастания их в сосуды, кость и нервы. Рецидивы после иссечения составляют не меньше 30 %, они удваивают риск смерти больного.
Показания к ампутации:
- нет возможности широкого иссечения;
- иссечение возможно, но сохраненная конечность работать не будет из-за нарушения иннервации и кровообращения;
- другие операции не дали результата;
- проводимые до этого паллиативные ампутации привели к нестерпимым болям, зловонию из-за распада тканей.
Ампутацию конечности производят выше уровня опухоли.
Лучевая терапия как способ монолечения при саркоме не дает никаких результатов. Поэтому ее используют как дополнение перед и после операции. До операции она влияет на образование таким образом, что оно уменьшается в размерах и его легче оперировать. Также она может помочь неоперабельную опухоль сделать операбельной (70 % случаев дают положительный эффект при таком подходе). Применение ее после операции уменьшает возможность рецидивов. Это же самое можно сказать и о химиотерапии – использование комбинированного метода наиболее эффективно.

Прогноз на 5-летнюю выживаемость при саркомах имеет очень низкий процент ввиду их повышенной агрессивности. Многое зависит от стадии, вида опухоли, возраста больного и общего статуса организма.
Самый плохой прогноз имеет синовиальная саркома, выживаемость при данном заболевании составляет не более 35 %. Остальные опухоли при ранней диагностике, успешности операции и адекватного периода восстановления имеют больше возможности на 5-летнее выживание.
