Стопа ноги мышцы фото
Ïðèâåòñòâóþ âñåõ! Ïðîñòèòå çà ñòîëü äîëãîå îæèäàíèå âòîðîãî ïîñòà, î÷åíü òÿæåëûå ðàáî÷èå ïðàçäíèêè, äà è ñàì ïîñò îêàçàëñÿ ñëîæíåå, ÷åì ÿ ïðåäïîëàãàë. Òåì, êòî íå ÷èòàë ïåðâîãî ïîñòà íàñòîÿòåëüíî ðåêîìåíäóþ îçíàêîìèòüñÿ, èíà÷å áóäåò òðóäíî ïîíÿòü î ÷åì ðå÷ü â ýòîì ïîñòå Ñòîïà ÷àñòü 1 (àíàòîìèÿ)
Íà÷íåì ñ ìàòåðè âñåõ ïðîáëåì ñòîïû: Ïëîñêîñòîïèå
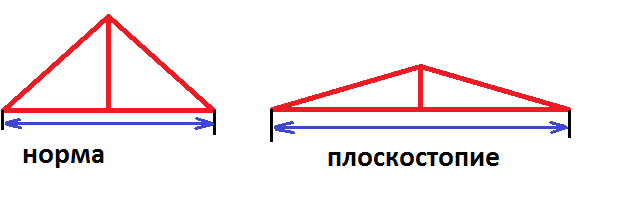
Ýòî ïîæàëóé ñàìàÿ ðàñïðîñòðàíåííàÿ ïàòîëîãèÿ ñòîïû, à òàê æå êëþ÷ ê ïîíèìàíèþ âñåõ îñòàëüíûõ çàáîëåâàíèé. Êîðîòêî, ïëîñêîñòîïèå ýòî ñíèæåíèå âûñîòû ñâîäîâ ñòîïû(ïðîäîëüíîãî è/èëè ïîïåðå÷íîãî.  çàâèñèìîñòè îò òîãî, êàêîé ñâîä ñíèæåí, âûäåëÿþò ïðîäîëüíîå (ñíèæåíà âûñîòà ïðîäîëüíîãî ñâîäà), ïîïåðå÷íîå (ñíèæåíà âûñîòà ïîïåðå÷íîãî ñâîäà) è êîìáèíèðîâàííîå (ñíèæåíà âûñîòà êàê ïðîäîëüíîãî, òàê è ïîïåðå÷íîãî ñâîäîâ) ïëîñêîñòîïèå. Ïëîñêîñòîïèå äåëèòñÿ íà ñòåïåíè, â çàâèñèìîñòè îò ñòåïåíè ñíèæåíèÿ ñâîäà. Ýòà ÷àñòü äëÿ îñîáåííî äîòîøíûõ). Çîëîòûì ñòàíäàðòîì îïðåäåëåíèÿ ñòåïåíè ïëîñêîñòîïèÿ ÿâëÿåòñÿ ðåíòãåí. Îí äåëàåòñÿ ñ íàãðóçêîé, ò.å. ÷åëîâåê ñòîèò íà íîãàõ âî âðåìÿ èññëåäîâàíèÿ.
Ñíèìîê ïðîäîëüíîãî ñâîäà äåëàåòñÿ â áîêîâîé ïðîåêöèè, âåðøèíîé ñâîäà è ïðîåêöèåé óãëà ÿâëÿåòñÿ ñî÷ëåíåíèå ëàäüåâèäíîé è êëèíîâèäíîé êîñòåé.
Êàðòèíêà íå ñîâñåì ïðàâèëüíàÿ, ïîòîìó ÷òî òóò ñòîïà áåç íàãðóçêè, íå íàøåë äðóãîãî êà÷åñòâåííîãî ñíèìêà, íî ñóòü ÿñíà.
1 ñòåïåíü: h = 35-25ìì, a = 130-140;
2 ñòåïåíü: h = 24-17ìì, a = 141-155;
3 ñòåïåíü: h = ìåíåå 17ìì, a = áîëåå 155;
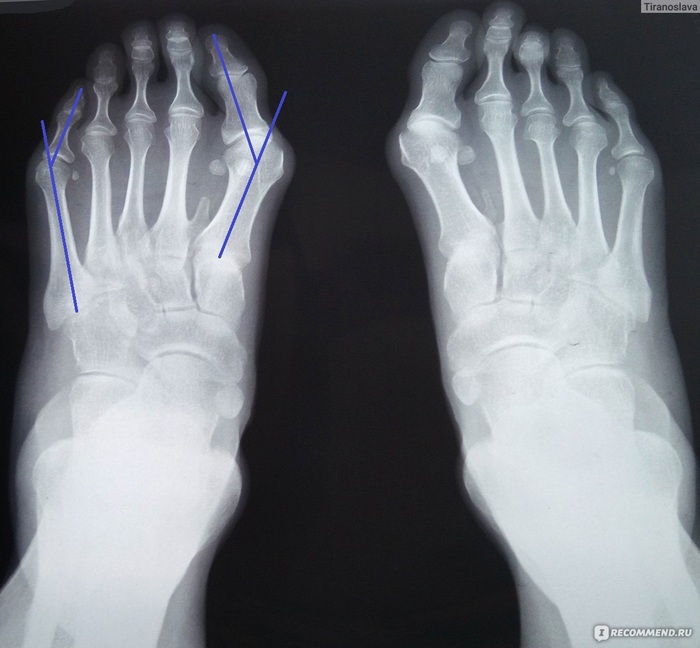
Ñíèìîê ïîïåðå÷íîãî ñâîäà äåëàåòñÿ â ïðÿìîé ïðîåêöèè, îïðåäåëÿåòñÿ óãîë îòêëîíåíèÿ 1 ïëþñíåâîé êîñòè îòíîñèòåëüíî 2.
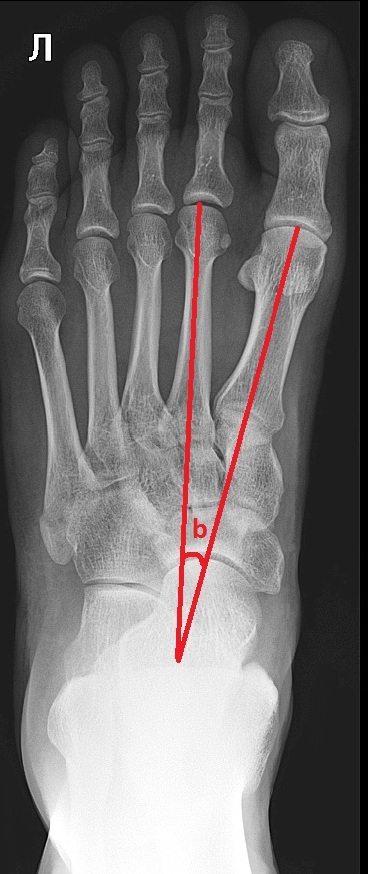
Òóò ìîæåò âîçíèêíóòü íåäîïîíèìàíèå. Åñëè ñ ïðîäîëüíûì ñâîäîì âñå ÿñíî è ìû èçìåðÿåì èìåííî åãî âûñîòó, òî çäåñü ìû èçìåðÿåì íå âûñîòó ñâîäà, à ñòåïåíü ðàñõîæäåíèÿ ïëþñíåâûõ êîñòåé. Ýòî ñâÿçàíî ñ òåì, ÷òî â íîðìå ïîïåðå÷íîãî ñâîäà âî âðåìÿ íàãðóçêè ñòîïû íåò. Ïîä íàãðóçêîé àðêà ïîïåðå÷íîãî ñâîäà èñ÷åçàåò, ïëþñíåâûå êîñòè ñòàíîâÿòñÿ âðÿä. Ïîìíèòå, êàê óñòðîåí ïîääåðæèâàþùèé àïïàðàò ïîïåðå÷íîãî ñâîäà? Ýòî â îñíîâíîì ìåæïëþñíåâûå ñâÿçêè è ìûøöà ïðèâîäÿùàÿ áîëüøîé ïàëåö. Ò.å. ñòðóêòóðû, íàïðàâëåííûå ïîïåðå÷íî îòíîñèòåëüíî ïëþñíåâûõ êîñòåé. Èõ îñëàáëåíèå âûçûâàåò íå ñòîëüêî óïëîùåíèå, ñêîëüêî ðàñõîæäåíèå ïëþñíåâûõ êîñòåé êàê âååð (âàæíûé ìîìåíò äëÿ ïîíèìàíèÿ Hallux valgus è äåôîðìàöèè Òåéëîðà).
1 ñòåïåíü: b = 10-12
2 ñòåïåíü: b = 15-30
3 ñòåïåíü: b = 30
Òàê æå ìîæíî ðàçäåëèòü ïëîñêîñòîïèå íà âðîæäåííîå è ïðèîáðåòåííîå. Ïëîñêîñòîïèå ïî÷òè âñåãäà âðîæäåííîå. Ðåæå îíî âîçíèêàåò íà ôîíå ïîñòîÿííîé ïåðåãðóçêè è íåðàöèîíàëüíîé îáóâè. Ñàìûé ÷àñòûé âàðèàíò ïðèîáðåòåííîãî ïëîñêîñòîïèÿ ýòî ñíèæåíèÿ âûñîòû ñâîäîâ âî âðåìÿ áåðåìåííîñòè. Ïðîèñõîäèò ãîðìîíàëüíàÿ ïåðåñòðîéêà, êîòîðàÿ âåäåò ê ðàçìÿã÷åíèþ ñîåäèíèòåëüíîé òêàíè, â ò.÷ ñâÿçîê è õðÿùåé (êñòàòè, ïîýòîìó èíîãäà âîçíèêàåò òàêàÿ ïàòîëîãèÿ áåðåìåííûõ, êàê ñèìôèçèò. Îðãàíèçì ãîòîâèò òàç ê ðîäàì, óâåëè÷èâàÿ òàêèì îáðàçîì ïîäâèæíîñòü êîñòåé òàçà. Ê ñîæàëåíèþ, èíîãðäà îò ýòîãî ñòðàäàåò âåñü îðãàíèçì, ò. å. Ðàçìÿã÷àåòñÿ âñÿ ñîåäèíèòåëüíàÿ êàíü, à çíà÷èò è ñâÿçêè ñòîïû. Ïëþñ ðåçêîå óâåëè÷åíèå ìàññû òåëà è ñìåùåíèå öåíòðà òÿæåñòè êïåðåäè. Âñå ýòî ïðèâîäèò ê òîìó, ÷òî ñâÿçêè ñòîïû îñëàáåâàþò è áîëüøå íå ìîãóò â ïîëíîé ìåðå ñîïðîòèâëÿòüñÿ íàãðóçêå. Ýòî ïðèâîäèò ê ðàñõîæäåíèþ ïëþñíåâûõ êîñòåé (ñì. Hallux valgus è äåôîðìàöèÿ Òåéëîðà).
×åì æå ïëîõî ïëîñêîñòîïèå? Ñàìûé î÷åâèäíûé âûâîä ýòî óìåíüøåíèå àìîðòèçàöèè. Êàê íà ìàøèíå ñðåçàòü ïðóæèíû (÷åì âûøå ãîðû, òåì íèæå ïðèîðû, ïðàâäà?). Ýòî âûçûâàåò ïåðåãðóçêó ñóñòàâîâ è ïîçâîíî÷íèêà. ×òî åùå? Íàòÿæåíèå ïëàíòàðíîé ôàñöèè, âîçíèêàþùåå èç-çà îòíîñèòåëüíîãî óäëèíåíèÿ ñòîïû çà ñ÷åò óåëè÷åíèÿ óãëà ïðîäîëüíîãî ñâîäà. Íàòÿæåíèå ôàñöèè âûçûâàåò ïëàíòàðíûé ôàñöèèò è ïÿòî÷íûå øïîðû. Òàê æå âîçíèêàþò îòêëîíåíèå 1 ïëþñíåâîé êîñòè ýòî Hallux valgus, îòêëîíåíèå 5 ïëþñíåâîé êîñòè äåôîðìàöèÿ Òåéëîðà, çà ñ÷åò ðàñõîæäåíèÿ ïëþñíåâûõ êîñòåé ïîä äåéñòâèåì èõ ðàñõîæäåíèÿ ïëþñíåâûõ êîñòåé. Åñòü åùå îäíà ïðîáëåìà: âàëüãóñíàÿ äåôîðìàöèÿ ãîëåíîñòîïíîãî ñóñòàâà (èç-çà óìåíüøåíèÿ âûñîòû ïðîäîëüíîãî ñâîäà). Òåïåðü ïîíèìàåòå, ïî÷åìó ïëîñêîñòîïèå ýòî êëþ÷ êî âñåìó? Íå âîëíóéòåñü, ìû ïîäðîáíî ðàçáåðåì ýòè ïàòîëîãèè îòäåëüíî.
Ïëàíòàðíûé ôàñöèèò
Ïî ñóòè ýòî ìèêðîíàäðûâû ïëàíòàðíîé ôàñöèè èç-çà åå ïåðåðàñòÿæåíèÿ. Âî âðåìÿ óìåíüøåíèÿ âûñîòû ïðîäîëüíîãî ñâîäà âîçíèêàåò óäëèíåíèå ñòîïû, à çíà÷èò âçàèìîóäàëåíèå òî÷åê ïðèêðåïëåíèÿ ôàñöèè, êàê ñëåäñòâèå åå ïåðåðàñòÿæåíèå.
Ïðîÿâëÿåòñÿ îí áîëÿìè ïî ïîäîøâå ñòîïû.
Íàèáîëåå ÷àñòî íàäðûâû ôàñöèè âîçíèêàþò ó ïðèêðåïëåíèÿ ê ïÿòêå. Ïðîèñõîäèò ýòî èç-çà òðàïåöèåâèäíîé ôîðìû ôàñöèè. Îíà øèðå ó ïðèêðåïëåíèÿ ê ïëþñíåâûì êîñòÿì è Óæå ó ïðèêðåïëåíèÿ ê ïÿòêå, ÷òî âûçûâàåò êîíöåíòðàöèþ ýíåðãèè ó ïÿòêè.
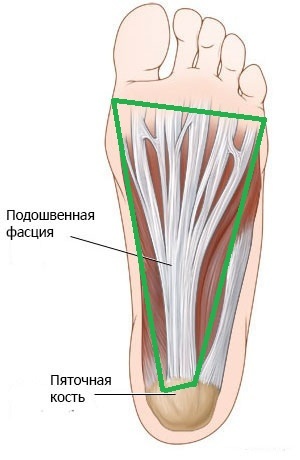
Âîçíèêàåò òî, ÷òî íàçûâàåòñÿ ïÿòî÷íàÿ øïîðà. Ò.å. ïÿòî÷íàÿ øïîðà ýòî ÷àñòíûé ñëó÷àé ïëàíòàðíîãî ôàñöèèòà. Åå âûäåëÿþò îòäåëüíî òîëüêî áëàãîäàðÿ ðåíòãåíîëîãè÷åñêîé êàðòèíå.
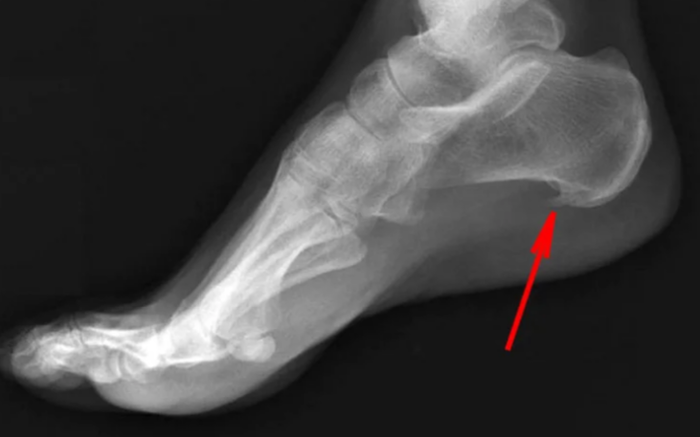
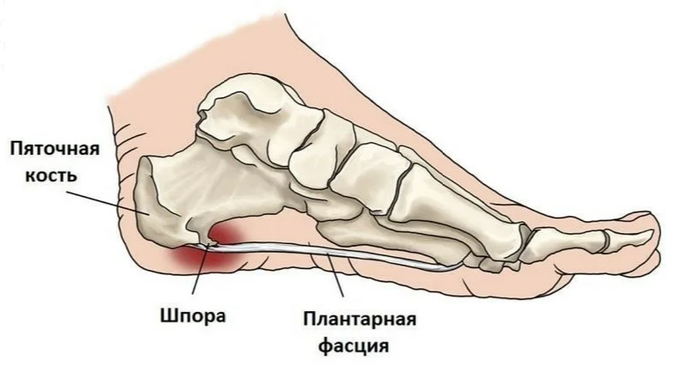
Ìèêðîíàäðûâû íå ïðîõîäÿò áåññëåäíî äëÿ îðãàíèçìà, îíè íå ïðîñòî âûçûâàþò áîëü, à çàïóñêàþò âîñïàëèòåëüíûé ïðîöåññ â ìåñòàõ ðàçðûâîâ. Ýòî çàùèòíàÿ ðåàêöèÿ îðãàíèçìà, òàê îí ïûòàåòñÿ âîññòàíîâèòü ðàçîðâàííóþ ôàñöèþ. Åñëè îðãàíèçìó äîëãî íå óäàåòñÿ âîññòàíîâèòü ðàçðûâ, îí íå íàõîäèò íè÷åãî ëó÷øå, ÷åì çàìåñòèòü ñâÿçêó â îáëàñòè ðàçðûâà êîñòüþ. (Åñëè êîïíóòü ãëóáæå — ýòî êîíå÷íî æå íå êîñòü â îáùåì ñìûñëå, íî ñóòü òà æå). Òàêàÿ òêàíü íàèìåíåå òðåáîâàòåëüíà ê ïèòàòåëüíûì âåùåñòâàì è áóäåò ïðî÷íåå, ïîýòîìó ýòî ïîæàëóé ñàìûé ëîãè÷íûé âûõîä. Ïîëó÷àåòñÿ, ÷òî ïÿòî÷íàÿ øïîðà ýòî íèêàêîé íå øèï, êîòîðûé âðåçàåòñÿ â ìÿãêèå òêàíè è âûçûâàåò áîëü, à îêîñòåíåâøàÿ ñâÿçêà, è ñàìà ïî ñåáå øïîðà íå âûçûâàåò áîëü, êîñòü íå ìîæåò áîëåòü. Ýòî ïðîñòî ðåíòãåíîëîãè÷åñêîå ïðîÿâëåíèå äëèòåëüíîãî âîñïàëèòåëüíîãî ïðîöåññà â ïëàíòàðíîé ôàñöèè. Ïîýòîìó èäåè ïî ïîâîäó «ñðóáàíèÿ» ýòîãî «øèïà» áåñïî÷âåííû.
Ëå÷åíèå áóäåò çàêëþ÷àòüñÿ â ïåðâóþ î÷åðåäü â óêîðî÷åíèè ñòîïû. Êàê ýòîãî ìîæíî äîáèòüñÿ? Ïîäíÿòü ñâîä îðòîïåäè÷åñêîé ñòåëüêîé, òåì ñàìûì óìåíüøèâ óãîë, à çíà÷èò óñòðàíèâ ïðè÷èíó óäëèíåíèÿ ñòîïû. Èíîãäà ýòîãî íåäîñòàòî÷íî, ÷òî áû ïîáîðîòü áîëü, ò.ê. áîëü âîçíèêàåò èç äâóõ êîìïîíåíòîâ: ïåðâûé, ýòî íåïîñðåäñòâåííî íàäðûâ. Òàêàÿ áîëü âîçíèêàåò ïîñëå äëèòåëüíîé õîäüáû. Âòîðîé, ýòî âîñïàëåíèå, òàêàÿ áîëü áåñïîêîèò óòðîì èëè ïîñëå íåáîëüøîãî îòäûõà è ïðîõîäèò âî âðåìÿ õîäüáû. Òàêèì îáðàçîì, áîëü ïîñëå õîäüáû õàðàêòåðíà äëÿ íà÷àëà çàáîëåâàíèÿ, à óòðåííÿÿ áîëü ýòî óæå äëèòåëüíûé ïðîöåññ.
Âîñïàëèòåëüíûé êîìïîíåíò ìîæåò çàïóñêàòü ñåáÿ ñàì. Ò.å. äàæå óñòðàíèâ ïðè÷èíó, âûçâàâøóþ âîñïàëåíèå, îíî íå ïðîõîäèò èç-çà âîçíèêíîâåíèÿ ïîðî÷íîãî êðóãà, ïðè êîòîðîì âîñïàëèòåëüíûå öèòîêèíû ïîñòîÿííî ïîääåðæèâàþò ýòîò ïðîöåññ. Íà ïîìîùü ïðèõîäÿò ÍÏÂÏ è â òÿæåëûõ ñëó÷àÿõ ìåñòíîå ââåäåíèå ÃÊ, ò.í. Áëîêàäà (ñàìûé ðàñïðîñòðàíåííûé ïðåïàðàò äëÿ ýòèõ öåëåé Äèïðîñïàí). Ýòî ãðóïïû ïðîòèâîâîñïàëèòåëüíûõ ïðåïàðàòîâ, êîòîðûå ïîäàâëÿþò âîñïàëåíèå. Âûâîä òàêîé: íà÷èíàåì ñî ñòåëåê, åñëè íå ïîìîãàþò ÍÏÂÏ, åñëè íå ïîìîãàåò ÃÊ ìåñòíî. Ñòåëüêè îñòàþòñÿ ïîæèçíåííî, äàæå ïîñëå óñòðàíåíèÿ áîëåé äëÿ ïðîôèëàêòèêè.
Âàëüãóñàÿ óñòàíîâêà ñòîï
Âàëüãóñíàÿ äåôîðìàöèÿ ãîëåíîñòîïíîãî ñóñòàâà íå âñåãäà ðàññìàòðèâàåòñÿ êàê ïàòîëîãèÿ. Ó äåòåé äî 2-3 ëåò ýòî íîðìà, ââèäó ýòàïîâ ôîðìèðîâàíèÿ ñâîäîâ. Êàê ðàç äî ýòîãî âîçðàñòà ïðîäîëüíûé ñâîä çàêàí÷èâàåò ñâîå ôîðìèðîâàíèå. Ýòî íå çíà÷èò, ÷òî ñâîäà äî ýòîãî âîçðàñòà íåò. Ïðîñòî âñå ïðîñòðàíñòâî ïîä íèì çàïîëíåíî ïîäêîæíî-æèðîâîé êëåò÷àòêîé, âûïîëíÿþùåé ðîëü åñòåñòâåííîé ñòåëüêè.
Êàê ïðîèñõîäèò îòêëîíåíèå? Ïðåäñòàâüòå, ÷òî ïðîäîëüíûé ñâîä ñòîïû ñòîèò íà äîìêðàòå.  òàêîì ïîëîæåíèè ñòîïà ñòîèò ïðàâèëüíî. À òåïåðü ìû îïóñòèì äîìêðàò. Ñòîïà íà÷èíàåò çàâàëèâàòüñÿ íà ñòîðîíó îïóùåííîãî äîìêðàòà èç-çà ïîòåðè âûñîòû ïîä ïðîäîëüíûì ñâîäîì.
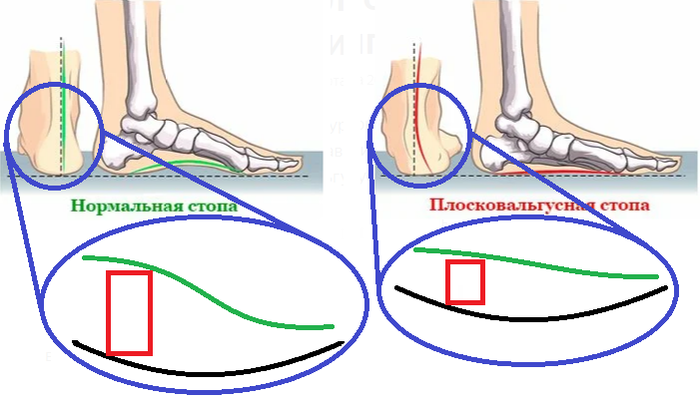
Íà êàðòèíêå çåëåíàÿ âîëíèñòàÿ ëèíÿÿ — ýòî ïðîåêöèÿ ïðîäîëüíîãî ñâîäà îòíîñèòåëüíî ïÿòêè (âèä ñçàäè). Êðàñíûé êâàäðàò — ýòî íàø äîìêðàò, à ÷åðíûì ÿ èçîáðàçèë ïîäîøâåííóþ ÷àñòü ïÿòêè.
Äëèòåëüíîå íàõîæäåíèå ñòîïû â òàêîì ïîëîæåíèè è ïîñòîÿííàÿ íàãðóçêà íà íåå âåäåò ê ïåðåðàñòÿæåíèþ ñâÿçî÷íîãî àïïàðàòà, âûçûâàÿ íåîáðàòèìûå èçìåíåíèÿ â ñòîïå.
Âîïðîñ ëå÷åíèÿ òóò î÷åíü íåîäíîçíà÷íûé. Äî ñèõ ïîð íåò åäèíîãî ìíåíèÿ ïî ëå÷åíèþ äåôîðìàöèè ñòîïû â äåòñêîì âîçðàñòå. ß ìîãó òîëüêî âûðàçèòü ñâîþ òî÷êó çðåíèÿ, îñíîâàííóþ íà ëè÷íîì îïûòå è èññëåäîâàíèÿõ, õîòÿ åñòü ìíîãèå èññëåäîâàíèÿ è îïûò êîëëåã, îòëè÷àþùèéñÿ îò ìîåãî âçãëÿäà.
Îáóâü íà ïåðâûé øàã ýòî èçíà÷àëüíî íåîáîñíîâàííàÿ âåùü, ââèäó ïðèñóòñòâèÿ åñòåñòâåííîé ñòåëüêè (ïîäêîæíî-æèðîâîé ñëîé ïîä ñâîäîì) è óæ òåì áîëåå íåëüçÿ ðåêîìåíäîâàòü îáóâü ñ ñóïèíàòîðîì íà ýòîò âîçðàñò ïî, òåì æå ïðè÷èíàì. Òàêòèêà âûæèäàòåëüíàÿ.
Ïîñëå 2-3 ëåò ïðè ñîõðàíåíèè çàâàëà ñòîïû ïðèìåíÿåòñÿ ôèçèîòåðàïèÿ, ËÔÊ, òåéïèðîâàíèå, îáóâü ñ ñóïèíàòîðîì è æåñòêèì çàäíèêîì. Ïîñëå 5 ëåò ðàññìàòðèâàåòñÿ íåîáõîäèìîñòü èçãîòîâëåíèÿ èíäèâèäóàëüíîé ñòåëüêè.  áîëåå ïîçäíåì âîçðàñòå îïðåäåëÿåòñÿ íåîáõîäèìîñòü îïåðàòèâíîãî ëå÷åíèÿ.  îòäåëüíûõ ñëó÷àÿõ îïåðàöèÿ ðàññìàòðèâàåòñÿ íà áîëåå ðàííèõ ñðîêàõ. Ñ îïåðàöèåé èëè áåç, ñòåëüêè îñòàþòñÿ ïîæèçíåííî.
Âàæíî ïîíèìàòü, ÷òî ñòåëüêè íè÷åãî íå êîððåêòèðóþò. Èõ íàäî ðàññìàòðèâàòü íå êàê êîððåêòîðû, à êàê ïðîòåçû, ïðîòåçû ñâîäîâ. Ò.å. ïîêà ñòîïà íà ñòåëüêå ñâîäû ïîäíÿòû, áåç íèõ — îïÿòü çàâàë. Ñòåëüêè è ñóïèíàòîðû â îáóâè â äåòñêîì âîçðàñòå ïðèìåíÿþòñÿ äëÿ íåäîïóùåíèÿ íåîáðàòèìîé äåôîðìàöèè ñòîï, à íå äëÿ êîððåêöèè âûñîòû ñâîäà. Ò.å. ìû èìèòèðóåì ñâîä, ïîêà ðåáåíîê ïðîõîäèò ëå÷åíèå, ÷òî áû íå ïåðåðàñòÿãèâàü ñâÿçî÷íûé àïïàðàò. Ìû íèêàê íå ìîæåì ïîâëèÿòü íà ðàçâèòèå êîñòíî-ñâÿçî÷íî-ìûøå÷íîãî êîìïëåêñà, ýòî çàêëàäûâàåòñÿ èçíà÷àëüíî â óòðîáå. Ïîýòîìó ïðèìåíåíèå æåñòêèõ ñòåëåê íå òîëüêî áåññìûñëåííî, íî è âðåäíî. Ñòîïà äîëæíàÿ ðàáîòàòü, òîëüêî â òàêîì ñëó÷àå ìûøöû ãîëåíè, óäåðæèâàþùèå ñòîïó è ìûøöû â ñàìîé ñòîïå ðàáîòàþò è, ñëåäîâàòåëüíî, ðàçâèâàþòñÿ. Íåîáõîäèìû ïîëóæåñòêèå ñòåëüêè, ïîçâîëÿþùèå ñòîïå, à çíà÷èò ìûøöàì ðàáîòàòü. Ôèçèîòåðàïèÿ, â ñâîþ î÷åðåäü, äàåò óëó÷øåíèå ìåòàáîëèçìà â ìûøöàõ ñòîïû è ãîëåíè, ïîìîãàÿ èõ ðàçâèòèþ.
Îòäåëüíî õî÷ó ñêàçàòü ïðî íîøåíèå îáóâè ñ âûñîêèì áåðöåì. Òàêàÿ îáóâü èñêëþ÷àåò äâèæåíèå â ãîëåíîñòîïíîì ñóñòàâå, ïîñëåäñòâèÿ ïîíÿòíû: íåðàáîòàþùèé ãîëåíîñòîï, à çíà÷èò íåðàáîòàþùèå ìûøöû ãîëåíè è, êàê ñëåäñòâèå, íåäîðàçâèòèå ýòèõ ìûøö.
Ðàöèîíàëüíàÿ îáóâü äëÿ äåòåé äî 3 ëåò ýòî æåñòêèé çàäíèê, øèðîêèé íîñ, îòñóòòñòâèå ãðóáûõ øâîâ âíóòðè áîòèíêà è íåáîëüøîé êàáëóê äî 0.5-1 ñì. Èíîãäà ïðîèçâîäèòåëü äåëàåò îòäåëüíî ïðîøèòóþ ïîäóøå÷êó, èäóùóþ ïðàêòè÷åñêè âðîâåíü ñ îñòàëüíîé ïîäîøâîé, ýòî äîïóñòèìî. Ïîëå 3 ëåò òî æå ñàìîå, íî óæå ñ ñóïèíàòîðîì. Åñëè ïðèíÿòî ðåøåíèå î íîøåíèè ñòåëüêè, òî ñóïèíàòîð äîëæåí áûòü ëèáî ñúåìíûì, ëèáî äîëæåí îòñóòñòâîâàòü âîâñå. Èäåàëüíî äëÿ óñòàíîâêè ñâîåé ñòåëüêè, êîãäà ñòåëüêà ñ ñóïèíàòîðîì ñíèìàþòñÿ. Òîãäà ïðè óñòàíîâêè ñâîåé ñòåëüêè íå áóäåò ñêðàäûâàòüñÿ ïðîñòðàíñòâî â îáóâè.
 áîëåå ïîçäíåì âîçðàñòå è ó âçðîñëûõ âàëüãóíîå ïîëîæåíèå êîððåêòèðóåòñÿ òîëüêî èíäèâèäóàëüíûìè ñòåëüêàìè, íî è î ðàöèîíàëüíî îáóâè íå ñòîèò çàáûâàòü. Ñ èíäèâèäóàëüíûìè ñòåëüêàìè ñàìîå ãëàâíîå = ýòî æåñòêèé çàäíèê. Îí äîïîëíèòåëüíî óäåðæèò ïÿòêó îò ñâàëèâàíèÿ.
Âàëüãóñíàÿ äåôîðìàöèÿ ïàëüöà (Hallux valhus) è äåôîðìàöèÿ Òåéëîðà
Ðàññìîòðèì èõ âìåñòå, ïîòîìó ÷òî ýòî áðàòüÿ-áëèçíåöû. ×òî ýòî çà çâåðè? Ïîìíèòå ÷òî ïðîèñõîäèò ïðè ïîïåðå÷íîì ïëîñêîñòîïèè? Ïëþñíåâûå êîñòè ðàñõîäÿòñÿ âååðîîáðàçíî. Ýòî ïðèâîäèò ê òîìó, ÷òî êðàéíèå ïëþñíåâûå êîñòè (1 è 5) íà÷èíàþò âûïèðàòü ïî áîêàì. Âíåøíå ìû âèäèì ïîÿâëåíèå «êîñòî÷åê» ó áîëüøîãî ïàëüöà è ìèçèíöà.
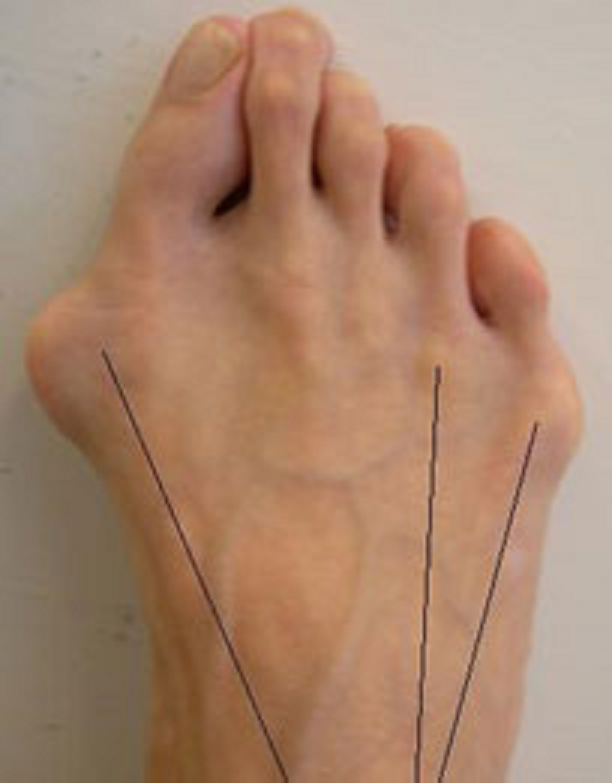
 ñâîþ î÷åðåäü ïàëüöû òàê æå îòêëîíÿþòñÿ. Ýòî ïðîèñõîäèò èç-çà òÿãè ñóõîæèëèÿìè ìûøö, êîòîðûå ïðèêðåïëÿþòñÿ ê ýòèì ïàëüöàì. Ïëþññíåâûå êîñòè îáðàçóþò ñ ïàëüöàìè ñóñòàâû (ïëþñíå-ôàëàíãîâûå). Ïëþñíåâàÿ êîñòü îòêëîíÿÿñü ïðèâîäèò ê òîìó, ÷òî ïàëåö ïûòàåòñÿ óéòè âìåñòå ñ íåé. Íî ñóõîæèëèÿ, ñòàðàþòñÿ óäåðæàòü åãî íà ìåñòå. Ïðîèñõîäèò ýòî íà ïîñëåäíèõ ñòàäèÿõ ïîïåðå÷íîãî ïëîñêîñòîïèÿ, à òàêèå ñòàäèè íå áûâàþò èçîëèðîâàííûìè, ò.å. ìû íèêîãäà íå ãîâîðèì î ïîïåðå÷íîì ïëîñêîñòîïèè íà òàêèõ ñòàäèÿõ îòäåëüíî, ýòî êîìáèíèðîâàííîå ïëîñêîñòîïèå, ò.å. Ñòðàäàåò è ïðîäîëüíûé ñâîä, à çíà÷èò ñòîïà óäëèíÿåòñÿ, à çíà÷èò ñóõîæèëèÿ, êàê è ïëàíòàðíàÿ ôàñöèÿ, íàõîäÿòñÿ â íàòÿæåíèè è åùå áîëüøå óòÿãèâàþò ïàëåö çà ñîáîé.
Ðàçíèöà ìåæäó Hallux valgus è äåôîðìàöèåé Òåéëîðà ëèøü â òîì, ÷òî áîëüøîé ïàëåö îòêëîíÿåòñÿ êíàðóæè, à ìèçèíåö êíóòðè.

Ëå÷åíèå ÒÎËÜÊÎ îïåðàòèâíîå. Ïðîôèëàêòèêà ñòåëüêè. Íà îïåðàöèÿõ ÿ íå áóäó îñòàíàâëèâàòüñÿ, èõ âåëèêîå ìíîæåñòâî. Îïåðèðóÿ ýòè ïàòîëîãèè îáû÷íî èõ êîìáèíèðóþò è âàì íå íóæíî óòðóæäàòüñÿ, âíèêàÿ â íèõ. Ñóòü èõ çàêëþ÷àåòñÿ â êîððåêöèè ïîëîæåíèÿ îñíîâû äåôîðìàöèè îòêëîíåíèÿ ïëþñíåâûõ êîñòåé, èõ «ñòàâÿò íà ìåñòî». Ïîñëåîïåðàöèîííûé ïåðèîä çàêëþ÷àåòñÿ â íîøåíèè ñïåöèàëüíîé îáóâè îêîëî 1,5 ìåñÿöåâ. Ò.å. Âû ìîæåòå õîäèòü íà ñâîèõ äâîèõ ïðàêòè÷åñêè ñðàçó ïîñëå îïåðàöèè, ïîýòîìó ÷àñòî îïåðèðóþò ñðàçó äâå ñòîïû. Øâû ñíèìàþò íà 12-14 ñóòêè. Âïîñëåäñòâèè íîøåíèå ñòåëåê.
Çàáûë ñêàçàòü ïðî ìîëîòêîîáðàçíóþ äåôîðìàöèþ ïàëüöåâ. Ñóòü òà æå. Ìûøöû òÿíóò çà ïàëåö, íî èç-çà öåíòðàëüíîãî ïîëîæåíèÿ ýòèõ ïàëüöåâ (2-4, ÷àùå 2,3 ïàëüöû) îíè íå îòêëîíÿþòñÿ, à ñãèáàþòñÿ.
Íàâåðíîå âû óæå ïîíÿëè, ÷òî âñå êîððåêòîðû, áàíäàæè è äðóãèå ïðèñïîñîáëåíèÿ, íàïðàâëåííûå íà óñòðàíåíèå ýòèõ äåôîðìàöèé àáñîëþòíî áåñïîëåçíû äëÿ ëå÷åíèÿ. Íî îíè ìîãóò ïîìî÷ü ñíÿòü áîëåâîé ñèíäðîì äî îïåðàöèè èëè åñëè âàì î÷åíü íå õî÷åòñÿ ëîæèòüñÿ íà îïåðàöèîííûé ñòîë. Áîëü ïðè ýòèõ ïàòîëîãèÿõ âîçíèêàåò èç-çà íàðóøåíèÿ ñîîòíîøåíèé â ñóñòàâàõ. Ñóñòàâíûå ïîâåðõíîñòè ñìåùàþòñÿ îòíîñèòåëüíî äðóã-äðóãà, à çíà÷èò âî âðåìÿ äâèæåíèÿ õðÿùè èñòèðàþòñÿ, ÷àñòè÷êè èõ ïîïàäàþò â ñóñòàâ, âûçûâàÿ âîñïàëåíèå è áîëü. Âîñïàëåíèå â ñóñòàâå âûçûâàåò áóðñèò ýòî âîñïàëåíèå ñóñòàâíîé ñóìêè, êîòîðàÿ îêðóæàåò êàæäûé ñóñòàâ è âûðàáàòûâàåò ñèíîâèàëüíóþ æèäêîñòü (æèäêîñòü, êîòîðàÿ «ñìàçûâàåò» ñóñòàâ è ïèòàåò õðÿù). Îò ýòîãî ñóìêà ñóñòàâà âûðàáàòûâàåò áîëüøîå êîëè÷åñòâî æèäêîñòè, ÷òî óâåëè÷èâàåò åå ðàçìåðû. Âèçóàëüíî ìû âèäèì ïîêðàñíåíèå âîêðóã ñóñòàâà è åùå áÎëüøåå óâåëè÷åíèå «êîñòî÷êè». Êîãäà ÷åëîâåê ãîâîðèò, ÷òî îí ïîáîðîë «êîñòî÷êó» áåç îïåðàöèè, îí èìååò ââèäó, ÷òî ïîáîðîë âîñïàëåíèå è êàïñóëà ñóñòàâà íå âûïèðàåò, à çíà÷èò âèçóàëüíî êîñòî÷êà ñòàíîâèòñÿ ìåíüøå.
Íà ïîñòîÿííóþ íîñêó ïðèìåíÿþòñÿ ìåæïàëüöåâûå êîððåêòîðû. Èíîãäà ïàëåö íàñòîëüêî äîëãî íàõîäèòòñÿ â íåïðàâèëüíîì ïîëîæåíèè, ÷òî îí íå âûãèáàåòñÿ êóäà íàäî, ýòî ñîñòîÿíèå íàçûâàåòñÿ «ðèãèäíûé ïàëåö». Íà ïîìîùü ïðèõîäÿò íî÷íûå îðòåçû. Îíè íàñèëüñòâåííî ðàñòÿãèâàþò ñóñòàâíóþ ñóìêó, íåìíîãî óâåëè÷èâàÿ ïîäâèæíîñòü ïàëüöà, à çíà÷èò âîçìîæíîñòü åãî êîððåêöèè.
Анатомия стопы человека сложна, эта часть ноги, где находится множество мышечных отделов, которые выполняют функции, такие как балансировка, поддержание равновесия, смягчение ударов при шагах, создании надежной опоры, её строение позволяет увидеть, как эволюция приспосабливала наше тело к эффективному способу передвижения – прямохождению. Анатомически она схожа с кистью. У обезьяноподобных предков ее назначение было скорее хватательным.
Костная архитектура
Нижняя часть конечности строится из соединенных в единую структуру костей разного размера. Она позволяет выдерживать вес тела при перемещении, способна выносить огромные нагрузки.
Кости пальцев
Включают в себя четырнадцать фаланг и соединяющие их сочленения. Каждый палец формируется из трех фаланг, кроме большого, он содержит в себя две. Они сообщаются с формирующими плюсну частями скелета через суставной хрящ. Функция пальцев – равномерное распределение веса тела и улучшение балансировки.
Стопа включает сесамовидные косточки. Это небольшие образования округлой формы, количество индивидуальное, есть люди у которых они отсутствуют. Их опция – увеличивать кривизну поперечного свода.
Плюсна
Ее основывают пять косточек трубчатого типа призматической формы. Первая — мощнейшая, вторая – длиннейшая, последняя, самая короткая, служит адаптацией к повышенной нагрузке.
На фото костей ступни человека видно, что плюсна формирует суставы скелета ноги с обеих сторон. С дистальной — к ней прикрепляются пальцы, с проксимальной – предплюсна. Главная ценность плюсны – поддержание свода, который позволяет эффективно распределить работу по всей его площади.
Предплюсна
Состоит из двух несимметричных частей. Задняя содержит в себе кости:
- Пяточную — крупнейшее костное образование ступни, вытянутой формы, немного сплюснута в боковой проекции. Выступающий сзади отросток образует бугор, к нему крепится ахиллово сухожилие.
- Таранную. Один из важнейших элементов ноги. Выступает в роли распределителя нагрузки между голенью и ступней. Конфигурация сложная, связана с выполняемыми ею функциями. Головная составляющая участвует в формировании голеностопа, тело – передает тяжесть на ближайшие сочленения.
В передний отдел входят:
- Ладьевидная кость. Отличается выпуклостью спереди, соединяется с двумя соседними участками предплюсны. Основная задача – поддержание внутреннего свода.
- Кубовидная. Расположена по наружному краю ступни, частично формирует его. Соединяется с пяточной, клиновидной костями. По нижней поверхности имеет выраженную борозду – в ней проходит связка малоберцовой мышцы.
- Три клиновидные. Они являются составной частью передней поверхности предплюсны.
Суставы и хрящи
Схема анатомического строения стопы человека включает в себя соединения, которые находятся в местах контакта костных поверхностей ноги. Основная функция – создание подвижных сочленений. Все они имеют хрящевое покрытие. Хрящ выполняет роль прокладки между костными краями. За счет гладкой поверхности и смазки суставной жидкостью обеспечивается сохранение подвижности в любых условиях.
В нижних отделах конечностей располагается множество важных соединений, которые играют ключевую значимость в формировании движения и поддержке равновесия человеческого тела.
Голеностоп
Образуется костями голени (малой и большой берцовыми) и таранной. Их нижние отделы — лодыжки охватывают таранную и формируют «вилку». Она позволяет ступне сгибаться и разгибаться, диапазон хода достигает 90 градусов в обе стороны. Представляет очень прочное соединение, которое укреплено комплексом мощных связок.
По статистике голеностоп наиболее подвержен риску травм. Это связано с большими нагрузками на него, довольно ограниченным диапазоном движения. Отличается высокой тяжестью повреждений, переломы лодыжек нередко бывают комбинированными, со смещением отломков и образованием осколков.
Из-за анатомической особенности, поврежденное голеностопное сочленение долго восстанавливается. Даже после не осложненных травм полная реабилитация может занять несколько лет.
Строение межпредплюсневых суставов человеческой стопы
Их сочетание создает из предплюсны цельную структуру, она отличается низкой подвижностью, высокой прочностью по всем осям воздействия нагрузки.
Подтаранный
Соединение цилиндрической формы, находится в заднем отделе пяточной и таранной кости. Отличается тонкой капсулой и небольшими, короткими очень прочными связками.
Клиноладьевидный
Имеет сложную структуру, в движениях не участвует, обеспечивает дополнительный запас прочности. Упрочнен тыльными подошвенными сухожилиями.
Пяточно-кубовидный
Предназначен для вращения, формой походит на седло. Дополнительно укреплен подошвенными связками.
Таранно-пяточно-ладьевидный сустав
Шаровидное сочленение, его вращение сопряжено с подтаранным соединением, вместе они обеспечивают пронацию и супинацию. Диапазон подвижности – около 55 град. Дополнительно укреплен таранным сухожилием.
Предплюсне-плюсневые
Соединение плюсны и предплюсны, относится к классу синдесмозов, движение в них практически отсутствует. За счет этого отличаются повышенной прочностью. Первое сочленение имеет седловидную форму, два других – уплощенную. Дополнительно фиксируется связками подошвы, плюсневыми и тыльными.
Межплюсневый
Небольшие синдесмозы, укрепляющие структуру предплюсны, важной роли не играют.
Плюснефаланговые
Шарообразные соединения, отличаются достаточно высокой подвижностью, отвечают за движение пальцев ноги. Имеют широкий диапазон вращения, как и все шаровидные шарниры. Из-за особенностей строения и питания эти сочленения часто поражает подагра – отложение солей в капсуле сустава и хряще.
Межфаланговые соединения
Располагаются между фалангами пальцев, принимают небольшое участие в их подвижности. У большинства людей малоподвижны. В отдельных случаях могут приобретать значительную гибкость. Обычно это связано с потерей верхних конечностей, которые инвалид может заменить нижними. После специальных тренировок гибкость и контроль за ходом пальцев значительно прогрессируют. Настолько, что появляется возможность управлять автомобилем, держать ручку и писать, нога становится практически полной заменой утраченных рук.
Свод стопы
Образуется за счет дугообразного изгиба костей и связочного аппарата. Различают продольный и поперечный, это составляющие единой, мощной системы амортизации. Он принимает на себя большую долю нагрузки при беге, прыжках.
При уплощении свода (плоскостопие) либо его излишней изогнутости наблюдаются проблемы со всем опорно-двигательным аппаратом. Искривляется позвоночник, появляются заболевания коленных, тазобедренных суставов, так проявляются попытки организма компенсировать отсутствие правильной амортизации.
Строение мышечный ткани человеческой ступни
Обеспечивают разнообразие движения конечности. Делятся на две основные группы:
- Мышцы тыльной стороны отвечают разгибание пальцев и стопы.
- Мышцы подошвенной стороны осуществляют их сгибание.
Играют важную роль в формировании правильного свода, принимают на себя огромную нагрузку при передвижении и прыжках.
Сухожилия
Большая их часть являются продолжением мышц, служат для их прикрепления к надкостнице. Еще одна функция – упрочение суставной капсулы и обеспечение подвижности конечностей. Помимо этого, выполняют несколько специфических задач – поддержание свода, правильное распределение и компенсация веса, приходящегося на ноги.
Важную значение играет самая крупная связка организма – ахиллово сухожилие. Она крепится к пяточной кости и выполняет роль аккумулятора механической энергии при ходьбе. За этот счет на 20–30% снижаются энергетические затраты на перемещение.
Повреждение такого сухожилия – очень тяжелая травма, самостоятельно она практически не восстанавливается, поэтому почти все повреждения лечатся только хирургическим путем.
Кровоснабжение
Осуществляется через несколько крупных артерий, начинающихся от колена. Всего их три – верхняя ягодичная, тыльная и задняя большеберцовая. Спускаясь вниз, они ветвятся на все более мелкие сосуды. Обратно кровь возвращается по глубоким и поверхностным венам. Гравитация препятствует возвратному току крови по венам. По этой причине на ногах чаще всего развивается варикозное расширение поверхностных вен. Глубокие — болезни не подвержены.
Эта патология возникает при застое крови, венозная стенка набухает, воспаляется и образует болезненные узлы, заполненные вначале жидкой кровью, затем тромбами. Так заболевание переходит на следующую стадию – тромбофлебит. Закупоренные вены перестают отводить кровь от нижних конечностей. В результате они отекают, возникает болезненность и локальные нарушения питания тканей, вплоть до появления трофических язв.
Причина недуга – генетическая предрасположенность в комбинации с неблагоприятными факторами (длительная статическая работа).
Иннервация
Эту часть тела иннервируют четыре крупных нерва – икроножный, большеберцовый, поверхностный малоберцовый и задний. Они обеспечивают передачу импульсов от мозга к мышцам нижней конечности. Одновременно сигналы идут от нервных окончаний в мозг, так создается температурная, болевая и другие виды чувствительности.
Описание заболеваний, нарушающих структуру стопы человека
Нижняя конечность – один из самых нагруженных участков тела. Несмотря на огромный запас прочности повреждения и болезни ступни и голеностопа далеко не редкость.
Артроз
Это поражение сочленений возникает в результате нарушения питания и разрушения хряща. Хрящевая оболочка нарушается и костные поверхности начинают контактировать друг с другом напрямую. Возникает у людей всех возрастов, нередко имеет аутоиммунную природу, проявляясь даже у детей.
Хрящ поражается из-за сбоя в работе иммунной системы, которая начинает атаковать собственный организм. В первую очередь страдают суставные хрящи, связки и кожа. В них накапливаются антитела, которые воспринимаются организмом как чужеродные и уничтожаются вместе с соединительными тканями.
Главные причины:
- Инфекционные заболевания, вызванные бактериями – дифтерия, бета-гемолитический стрептококк, туберкулез, сифилис.
- Травмы.
- Аутоиммунные болезни, чаще всего красная волчанка, ревматизм, склеродермия.
- Аллергия.
Основные симптомы – отек, боль в области сочленения при движении и в покое, сопровождающийся болезненностью хруст.
На ранних стадиях для лечения применяют противовоспалительные препараты и гормоны. Болезнь склонна к переходу в хроническую форму. В этом случае хорошие результаты дает физиотерапия в комбинации с курортным лечением. При дальнейшем развитии патологии – операция по эндопротезированию. Пораженный сустав замещают на искусственный, который необходимо менять каждые 10–15 лет.
Плоскостопие
Это уплощение свода, одна из частых патологий нижних конечностей, бывает врожденным и приобретенным, классифицируются на поперечное, продольное либо комбинированное. Факторы возникновения:
- Врожденные аномалии развития связочного аппарата.
- Лишний вес.
- Высокие нагрузки и травмы.
- Нарушения иннервации.
- Неправильно подобранная обувь.
Терапия заключается в устранении причины, приведшей к плоскостопию и восстановлении свода за счет специальных упражнений и ортопедических стелек для обуви. При неэффективности выполняется хирургическая пластика.
Артрит
Имеет аутоиммунную природу. Источники возникновения те же что при артрозе. Характеристика отличается выраженными воспалительными явлениями и поражением вначале крупных соединений (коленных, локтевых, тазобедренных). Затем в процесс вовлекаются все более мелкие суставы вплоть до межфаланговых. Характерно хроническое, многолетнее развитие заболевание с регулярными обострениями и улучшениями состояния. Суставные сумки и хрящи постепенно деградируют заменяются рубцовыми тканями. Теряется подвижность, присуще сильные боли в пораженных участках.
Симптомы:
- Боль и отек.
- Покраснение, повышение температуры тела и кожи над сочленением.
- Сыпь, общее недомогание.
Лечение медикаментозное, при помощи противовоспалительных препаратов и гормонов устраняется воспаление, затем причина возникновения артрита. При неэффективности лекарственной терапии выход только один – эндопротезирование.
Косолапость
Косолапость – нарушение походки, сопровождается искривлением позвоночника, другими проявлениями неправильного распределения веса тела в нижних конечностях.
Чаще всего причина косолапости – врожденный вывих голеностопного сочленения. Бывает приобретенная, она возникает после травм ног, парезов и параличей.
Симптомы:
- Наружный край ступни опускается при подъеме внутреннего.
- Стопы направлены друг на друга тыльными сторонами.
- Пальцы отклоняются внутрь.
Врожденную косолапость можно вылечить – положение ноги выправляется, на нее накладывается специальная шина. Постепенно сустав приходит в норму за счет гибкости детского скелета. В центре протезирования «Хочу Ходить» мы предлагаем индивидуальное изготовление туторов, бандажей и ортоаппаратов, которые часто используются при лечении патологий опорно-двигательного аппарата для фиксации и коррекции сегмента или части тела пациента.
Тяжелая форма врожденной и приобретенная косолапость лечатся только хирургическим путем – осуществляется пластическая операция.
Профилактика болезней
Предупреждение заболеваний нижних конечностей заключается в:
Регулярном выполнении укрепляющих упражнений. Они увеличивают прочность соединительно-тканных структур, позволяют им переносить большие нагрузки.
Занятии спортом без экстремальных физических перегрузок – плавание, лыжи, езда на велосипеде. Улучшают кровоток в ногах, предотвращают развитие варикозного расширения вен и артрита.
Подборе удобной обуви, применение ортопедических стелек. Профилактика плоскостопия и других деформаций стопы.
Хождении босиком по траве, гальке, песку. Мягкий массаж подошвы, которая содержит множество нервных окончаний обеспечивает стимуляцию всего организма.
Предупреждение появления болезни гораздо лучше терапии. А хорошо зная строение ступни и анатомию ноги человека, создать оптимальный план профилактики ее заболеваний будет намного проще.
