Упражнения когда болит спина и отдает в ногу

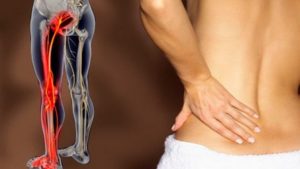
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Введение
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Причины возникновения болевого синдрома
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
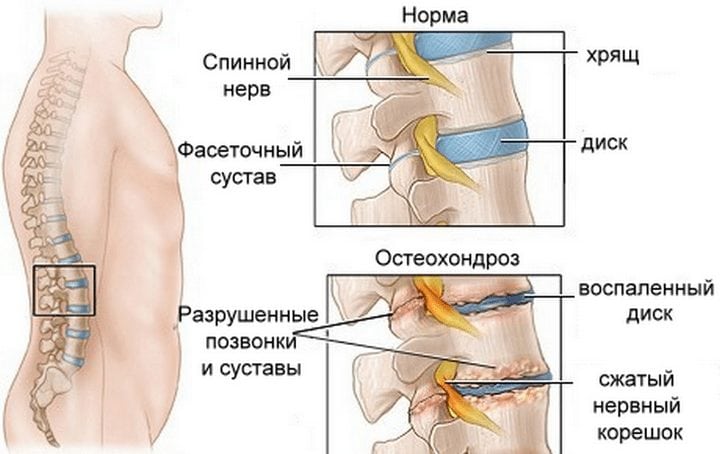
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
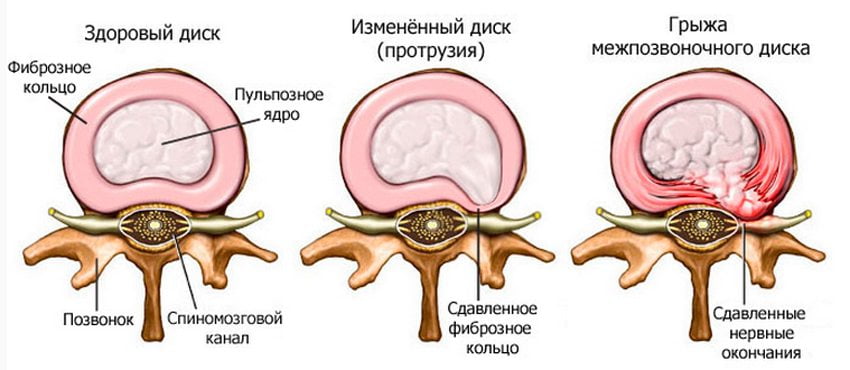
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
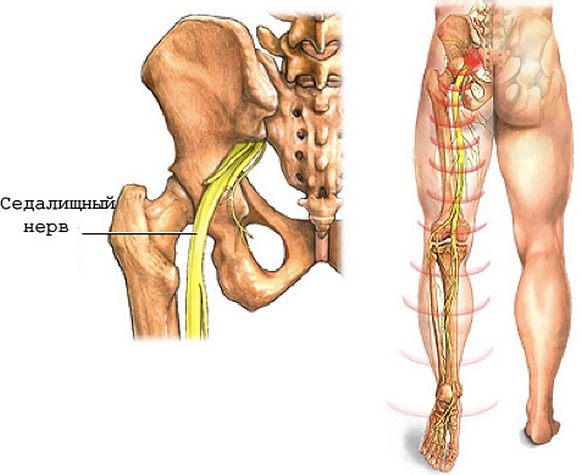
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Люмбалгия
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
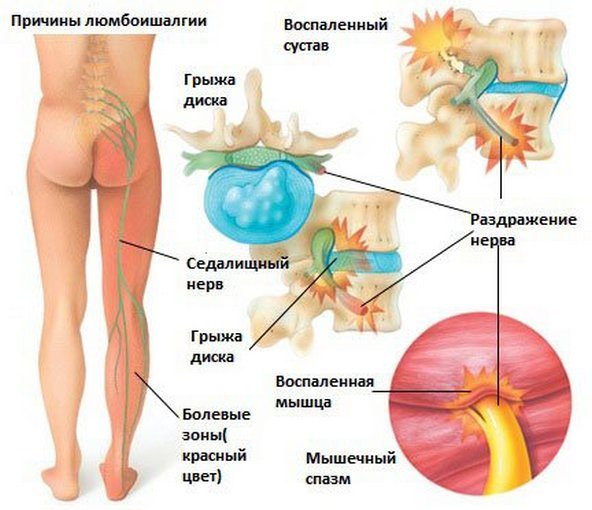
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
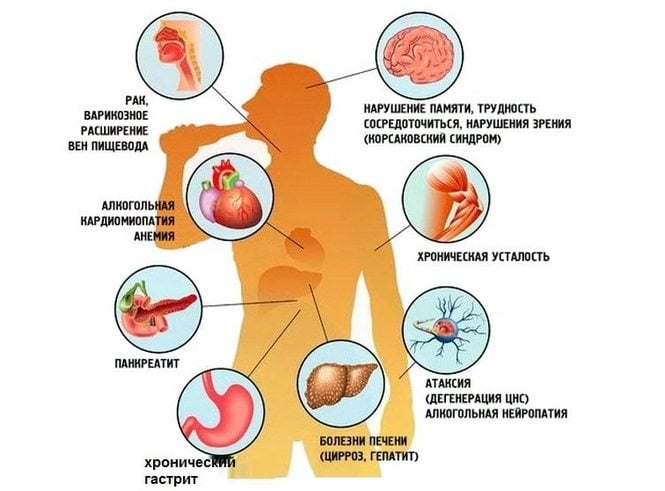
Пагубное воздействие алкоголя на организм человека отражается во многих нарушениях ,что наглядно демонстрирует данная схема
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
Амбулаторное лечение
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
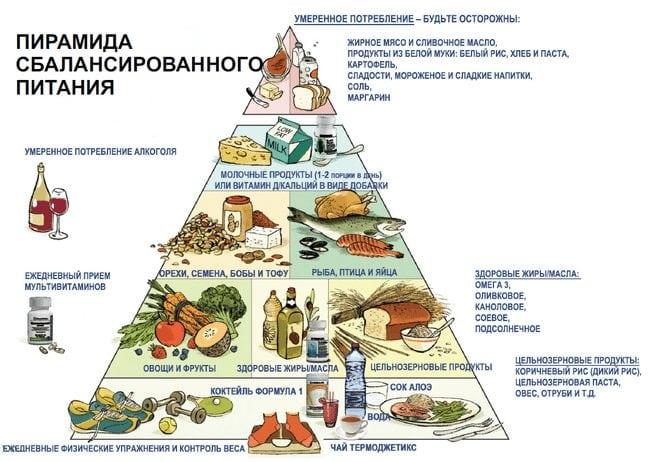
Чтобы скорректировать образ жизни правильно, нужно знать основы сбалансированного питания
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
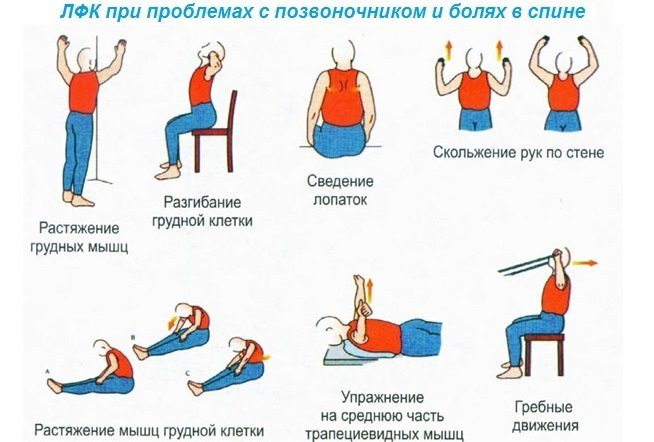
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Профилактика
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Любая боль, возникающая без видимых на то причин, должна сразу же насторожить страдающего ею человека. Но ничто не может болеть просто так. Особенно должны волновать те случаи, когда боль возникает в одном месте, а перетекает или отдает в другое. Например, отдающая в правую или левую ногу возникающая острая боль в пояснице.
Введение
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
С первыми признаками начавшегося заболевания человек теряется и не знает, как быть в той или иной ситуации, к какому врачу обращаться и что является причиной. Наиболее распространенными в таких ситуациях становятся обращения к неврологу, ортопеду, ревматологу, остеопату, гинекологу. Иногда обращение не заканчивается одним специалистом, и просить о помощи приходится сразу нескольких докторов одновременно.
Причины возникновения боли в пояснице, отдающей в правую или левую ногу или сразу в обе ноги, различны и зависят от того, в каких ситуациях она возникает, как долго болит поясница, каков характер боли и т. д.
Причины боли, отдающей в ногу
Боль в пояснице, отдающая в ногу, может возникнуть по следующим причинам:
- Межпозвоночная грыжа.
- Опухоли спинного мозга.
- Протрузия межпозвоночных дисков.
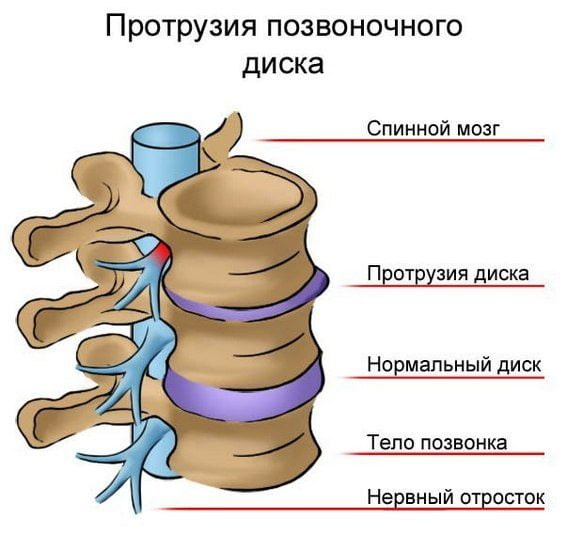
- Васкулит седалищного нерва.
- Нейропатия грушевидных мышц.
- Защемление бедренных нервов.
- Онкология половых органов у женщин.
- Остеопороз.
- Врожденные деформации позвоночного столба.
- Фасеточный синдром.
Это далеко не полный список причин, вызывающих неприятные ощущения в поясничном отделе позвоночника, отдающих в ногу слева или справа. Причины очень серьезны и требуют срочного визита к врачу и качественного лечения, которое назначит врач, досконально изучивший проблему и причины.
Место локализации боли и ее характер
По тому, что именно стало причиной возникшей боли в пояснице, в какую часть ноги она отдает, каков ее характер, можно говорить о конкретной причине возникновения болевых ощущений.
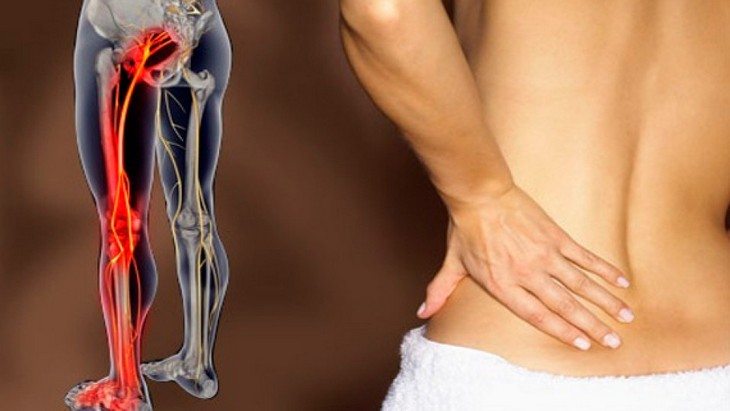
- Боль в поясничном отделе с отдачей в бедро говорит о том, что ее причиной стала либо межпозвоночная грыжа, либо протрузия (то есть набухание). Если же боль сопровождается повышенным потоотделением, то это говорит об опухолях спинного мозга или о травмах седалищного нерва.
- Боль в пояснице, которая отдает в ногу сзади, свидетельствует о защемлении седалищного нерва.
- Боль в пояснице, отдающая в ногу сбоку (лампасовидная боль), говорит о межпозвоночных грыжах, защемлении нервных корешков спинного мозга, слабости мышц бедра.
- Поясничная боль с отдачей в переднюю сторону бедра является следствием поражения бедренного нерва.
- Тупая боль в пояснице и колене одновременно свидетельствует об онкологических заболеваниях внутренних половых органов, артрозе тазобедренного сустава.
Распространенные заболевания при болях в пояснице, отдающих в ногу
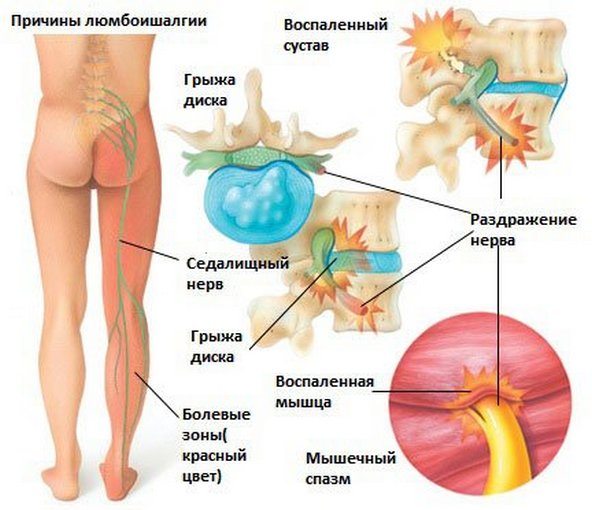
Многолетняя практика врачей, занимающихся лечением опорно-двигательного аппарата, показала, что наиболее часто встречающимися заболеваниями, связанными с невралгиями в поясничном отделе позвоночника, отдающими в ногу, являются такие:
- ишиалгия – сдавливание нервных корешков крестцовой области позвоночника. Боль возникает в пояснице и отдает в ягодицы и колено;
- люмбоишиалгия – сдавливание нервных корешков всего позвоночного столба. При таком явлении боль локализуется в пояснице и распространяется вверх по позвоночному столбу, заканчиваясь в ноге чуть ниже бедра. Люмбоишиалгия может быть следствием многих ортопедических и ревматических заболеваний (остеохондроза, хондроза, ревматизма);
- радикулит является следствием люмбоишиалгии и ишиалгии. Характер невралгии при радикулите пояснично-крестцовой области – острая, простреливающая боль в области поясницы, иногда отдающая в правую или левую ногу. Возникает после длительного переохлаждения, физических, резких движений, нагрузок, подъема тяжестей;
- соматические заболевания (урологические и гинекологические). Часто проблемы в пояснице при урологических или гинекологических заболеваниях начинаются в области паха; боль перетекает в поясницу и ноги.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Лечение при поясничных болях, отдающих в ногу
Невралгия в пояснице – явление, широко распространенное и достаточно подробно изученное. Поэтому современная медицина обладает разными способами лечения подобных патологий. После первичного осмотра врача назначаются анализы для определения диагноза. На осмотре доктор определяет, справа или слева появляется напряжение в ноге, в какой именно части конечности, выясняет причины, спровоцировавшие боль.
Лечение назначается только после постановки диагноза!
Лечение при ортопедических проблемах
Если причины ортопедические, ревматические, то обычно назначается курс, состоящий из следующих препаратов:
- Нестероидных противовоспалительных препаратов.
- Анальгетиков.
- Хондропротекторов.
- Кортикостероидов.
После снятия воспаления, боли, расслабления мышц, восстановления нормального кровообращения в тканях лечение продолжают:
- физиопроцедурами;
- массажем;
- лечебными ваннами (йодобромные, грязевые, сероводородные);
- лечебной гимнастикой.
При неортопедических причинах возникновения неприятных ощущений в пояснице определяются сначала причины, а затем назначается лечение у врача той области, проблемы в которой были найдены.
Профилактика ортопедических заболеваний
Большую роль играет профилактика заболеваний опорно-двигательного аппарата. Хорошо сказываются на самочувствии пациентов:
- Использование ортопедических матрасов и подушек.
- Ведение здорового образа жизни.
- Прогулки на свежем воздухе.
- Плавание.
- Конные прогулки.
- Ежедневные физические упражнения.
- Соблюдение режима дня.
- Сезонный прием витаминов и минералов (весной и осенью).

Физические упражнения очень важны как при болях в поясничном отделе позвоночника, так и для профилактики различных заболеваний спины.
Одновременная боль в ноге, справа или слева, и пояснице – повод обратиться за медицинской помощью как можно раньше, не дожидаясь, что она пройдет сама по себе. Можно временно помочь себе самостоятельно, если проблема застала врасплох. Сделать обезболивающий укол, натереть больное место обезболивающей и согревающей мазью, принять удобное положение тела, но лечения избегать не стоит.
Заключение
При возникновении невралгии в поясничном отделе позвоночника лечение основано на выяснении и устранении причины невралгии, снятии воспалительного процесса и болевого синдрома, на поддержании позвоночника в нормальном состоянии. Причины появления неприятных ощущений в пояснице – ортопедические и неортопедические.
При неортопедических принимать нестероидные противовоспалительные средства нецелесообразно, поскольку причина не в позвоночнике, а в проблемах с внутренними органами. При ортопедических заболеваниях большую роль играет то, как скоро были выяснены причины, начато лечение и поставлен правильный диагноз.
Своевременное обращение к врачу и правильно назначенное лечение – залог успеха и здоровья.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
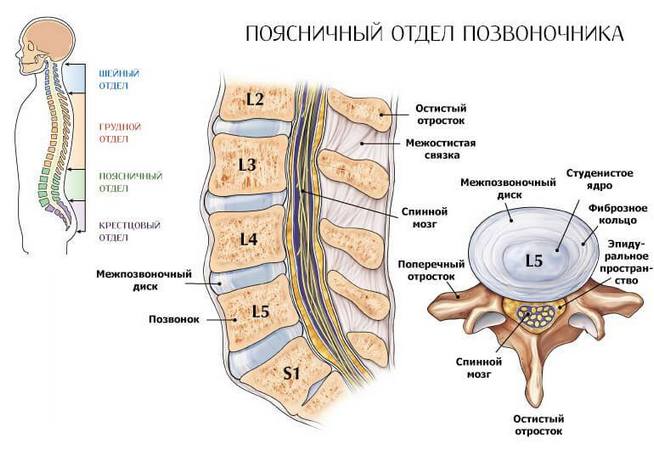
Защемление нерва в пояснице представляет собой компрессию одного из нервных корешков окружающими структурами – позвонками, межпозвонковыми дисками или мышцами. Это всегда сопровождается болевыми ощущениями, которые могут иметь различную интенсивность и локализацию. Зачастую болевой синдром охватывает не только поясничную область, но и отдает в одну или обе ноги.
Немного анатомии
В нижней части спины расположено множество нервов, образующих поясничное и крестцовое сплетение. От них, в свою очередь, отходят нервные ветви, иннервирующие нижние конечности. В поясничное сплетение входят передние ветви трех верхних и верхняя часть поясничного нерва, а также несколько ответвлений последнего, двенадцатого грудного нерва.
Крестцовое сплетение образуют 3 крестцовых нерва и пояснично-крестцовый ствол. Концевой ветвью крестцового сплетения является большой седалищный нерв – самый крупный в человеческом теле.
Седалищный нерв выходит из большого седалищного отверстия ниже грушевидной мышцы, далее спускается по задней поверхности бедра, в районе подколенной ямки разделяется на малый и большой берцовый нерв.
Таким образом, защемленным может оказаться любой из перечисленных нервов. В связи с этим различают 3 типа повреждения – люмбаго, люмбоишиалгию и ишиалгию. Они отличаются между собой характером и выраженностью симптоматики.
Причины
Наиболее распространенной причиной ущемления нервов являются дегенеративные изменения позвоночного столба – остеохондроз, грыжи, протрузии, спондилоартроз. В пожилом возрасте данный симптом возникает на фоне артроза тазобедренного сустава (коксартроза), при котором боль в бедре отдает в поясницу.
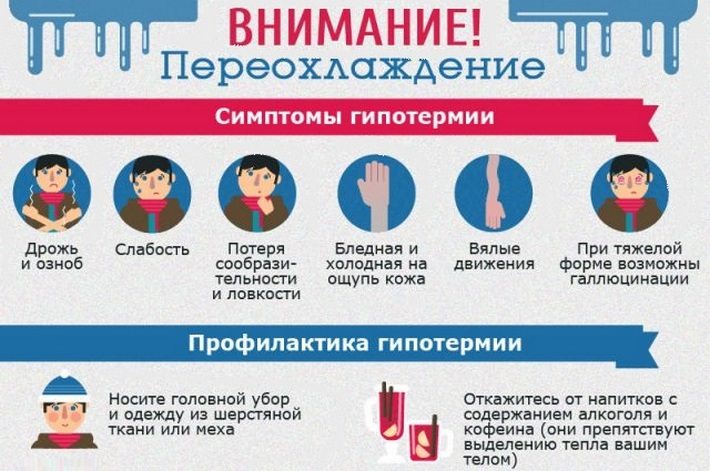
У некоторых пациентов компрессия нервов обусловлена миофасциальным синдромом – болезненным рефлекторным спазмом мышц, вызванным переохлаждением, физической перегрузкой или переутомлением.
Кроме того, причиной боли бывает раздражение связочного аппарата и костно-мышечных структур: в этом случае болевой синдром ощущается в глубине тканей, как правило, с обеих сторон тела, и может иррадиировать (отдавать) в одно или оба бедра.

Защемление нерва при остеохондрозе может сопровождаться онемением и слабостью мышц нижних конечностей.
Зачастую компрессия нерва связана с перегревом спины (например, на спортивной тренировке) и дальнейшим переохлаждением; резким поворотом туловища или выпадением межпозвоночного диска.
Хронический радикулит нередко развивается вследствие инфекционных патологий, к которым относятся:
- грипп;
- туберкулез;
- скарлатина;
- малярия;
- сифилис;
- сепсис.
Одной из возможных причин повреждения нервов в пояснице может быть интоксикация, причем как экзогенного, так и эндогенного происхождения. Эндогенная интоксикация приводит к отравлению организма веществами, образующимися из-за нарушения обмена веществ при подагре или сахарном диабете. Экзогенную интоксикацию вызывают химические соединения, поступающие извне – например, алкоголь и соли тяжелых металлов.
В редких случаях давить на нерв может опухоль либо метастазы в позвоночнике.
В группу повышенного риска входят люди, страдающие хроническими болезнями позвоночника, имеющие лишний вес, а также те, кто занят тяжелой физической работой или вынужден подолгу находиться в неподвижной позе.

Читайте также:
Симптомы и признаки
Основным проявлением люмбаго, люмбоишиалгии и ишиалгии служит боль, отдающая в нижние конечности. Люмбаго сопровождается резким, стреляющим и пронизывающим болевым синдромом высокой интенсивности, который наиболее силен в первые полчаса после появления и может продолжаться от нескольких часов до нескольких дней.
Для люмбаго характерно выраженное мышечное напряжение в ягодицах и бедрах, возникающее рефлекторно. Из-за этого человек принимает вынужденную позу, его туловище остается в полунаклоненном положении. При попытках разогнуться или повернуться болезненность резко усиливается, а согнуть корпус не удается ни самостоятельно, ни с посторонней помощью. Мышцы поясницы при этом становятся плотными и напряженными.
В подавляющем большинстве случаев приступ люмбаго возникает в момент поднятия тяжести, когда человек наклоняется и сильно напрягает поясничные мышцы.
Продолжающийся приступ люмбаго заставляет пациента лежать в определенных позах: на спине с подтянутыми к животу ногами и на животе с подложенной под него подушкой. Чтобы встать, приходится опираться на руки.
Люмбоишиалгия отличается от люмбаго в основном продолжительностью болевых ощущений, которые могут беспокоить месяц и дольше. В целом же их симптомы очень похожи.
Ишиас (ишиалгия) проявляется болевым синдром разной интенсивности, однако чаще всего боль носит простреливающий, «кинжальный» характер. В большинстве случаев боль является основным и единственным симптомом того, что защемило седалищный нерв.
Поскольку седалищный нерв – это парное образование, возможно двустороннее поражение, однако обычно страдает только одна сторона тела. Болезненность может ощущаться локально или по всей протяженности нерва, причем поясница болит не всегда.

Седалищный нерв обладает повышенной чувствительностью и повреждается чаще остальных.
Местом локализации боли при ишиасе бывает ягодица, задняя часть бедра и голени, пяточная зона. Некоторые пациенты отмечают боль во всей ноге, включая даже кончики пальцев.
При защемлении нерва, сопровождающемся болью в ноге, могут наблюдаться и другие неврологические симптомы:
- расстройство чувствительности, онемение в пояснице и ноге;
- снижение сухожильных рефлексов;
- затрудненное сгибание в суставах – коленном, голеностопном, а также в мелких суставах стопы;
- побледнение или покраснение кожи в пораженной области;
- истончение и сухость кожных покровов;
- уменьшение в размерах мышц задней части ноги вследствие нарушения иннервации и снижения двигательной активности.
Что делать, если защемило нерв, и боль отдает в ногу
Очень часто пароксизм боли настигает внезапно, повергая человека в состояние шока и растерянности. Неотложная помощь включает несколько действий. Во-первых, необходимо сразу же принять горизонтальное положение и лечь на ровную поверхность. Она не должна быть холодной, слишком жесткой или мягкой.
По возможности нужно найти максимально выгодное положение тела, в котором боль ощущается меньше всего, и ограничить любые движения. Большинству пациентов становится легче, когда под коленями лежит валик или подушка.
Затем рекомендуется выпить любое обезболивающее средство – Баралгин, Дексалгин или Найз. Хорошим эффектом обладает Темпалгин, в составе которого есть не только анальгетик метамизол натрия, но и анксиолитический компонент (транквилизатор). Дополнительно можно принять легкое успокоительное – например, настойку валерьянки или пустырника.
Снять или хотя бы уменьшить боль поможет любая противовоспалительная мазь, которая найдется в домашней аптечке – Аэртал, Долобене, Фастум-гель и пр. Выраженным анальгезирующим действием обладают также мази и гели на основе Диклофенака и Ибупрофена.
Для иммобилизации (обездвиживания) поврежденного сегмента позвоночника можно использовать ортопедический корсет или поддерживающий бандаж. При их отсутствии достаточно обмотать поясницу теплым платком или эластичным бинтом.

Важнейшим терапевтическим мероприятием при люмбаго является кифозирование, то есть выпрямление поясничного лордоза. Больной должен лежать либо на спине с подложенным под колени валиком, либо на животе, под который кладут подушку.
Справка: клинические проявления защемления нервных корешков часто носят преходящий характер и проходят самостоятельно спустя некоторое время. Это далеко не всегда означает выздоровление, и боль может вернуться в любой момент.
Важно знать, что при выраженных болях в пояснице, отдающих в ногу, нельзя проводить тепловые процедуры и массаж, а также практиковать народные методы. Все эти действия могут принести пользу только после снятия острой симптоматики и установления причины болезненности.
Лечение защемления нерва в пояснице
Комплексная терапия повреждений нервов включает медикаментозные препараты, лечебную гимнастику, массаж и физиопроцедуры. Ее основными направлениями являются купирование болевого синдрома, устранение причины компрессии и восстановление нервной ткани.
В остром периоде обычно назначаются уколы нестероидных противовоспалительных средств (НПВС) и витаминов группы В. При выраженных болях к ним добавляются кортикостероиды. В тяжелых случаях делают лечебные блокады с анестетиками и гормональными лекарствами (Преднизолон, Дексаметазон).
Наиболее безопасными являются инъекции с Ибупрофеном и его производными, поскольку риск развития побочных эффектов минимален. Если они не помогают, выполняют новокаиновые блокады.
Умеренные и слабые боли снимают с помощью таблетированных форм НПВС: Диклофенака, Ибупрофена, Кетопрофена, Мовалиса. Если причиной защемления стал мышечный спазм, назначаются миорелаксанты – например, Мидокалм.

Мильгамма может назначаться в уколах или таблетках. Препарат содержит терапевтические дозы витаминов группы В, которые улучшают кровообращение и процессы кроветворения, нормализуют работу нервной системы, а в больших дозах способствуют обезболиванию.
В остром периоде рекомендован постельный режим, поскольку активные движения способны усиливать боли и провоцировать новые приступы. Спальное место должно быть умеренно жестким и ровным, нельзя лежать или спать на продавленном матрасе или пуховой перине.
В целях улучшения микроциркуляции, проведения нервных сигналов, нормализации чувствительности и силы сокращений мышц, а также восстановления подвижности конечности применяется физиолечение. Наиболее эффективными методами являются электрофорез, УВЧ, дарсонвализация, диадинамические токи, магнито- и лазеротерапия, аппликации с твердым парафином (церезином) и озокеритом.
Лечащий врач может также направить на мануальную терапию, иглоукалывание и массаж. Иногда эти методики используются в комплексе. Когда острое воспаление и боли купированы, приступают к занятиям лечебной физкультурой. Благодаря выполнению специальных упражнений мышцы, поддерживающие позвоночник, укрепляются, предотвращая тем самым образование межпозвоночных грыж.
Кроме того, активизируется обмен веществ в дисках и позвоночных суставах, ускоряются процессы самовосстановления тканей, повышается эластичность связочного аппарата. В результате амплитуда движений спины и конечности увеличивается, проходит скованность, и существенно снижается риск рецидивов заболевания.
В случае неэффективности консервативного лечения, а также при наличии опухолей и других образований, вызывающих компрессию спинного мозга, проводится оперативное вмешательство. Наиболее часто поводом к операции служат межпозвоночные грыжи, которые могут удаляться частично либо полностью.
Полезные упражнения
Комплекс ЛФК включает разные упражнения для острого и подострого периода. При наступлении ремиссии занятия усложняются, и постепенно добавляются движения для растяжки спазмированных мышц.
В острой фазе заболевания можно делать упражнения только в положении лежа на спине с подложенным под голени валиком:
- дышать животом (диафрагмальное дыхание). На вдохе надуть живот, на выдохе – максимально втянуть;
- сгибать пальцы на ногах и руках;
- вращать ступнями сначала внутрь (8–10 раз), затем – наружу;
- подкатить валик ближе к бедрам и, опираясь на него, поочередно выпрямлять ноги;
- поднимать то левую, то правую руку. Если состояние позволяет, можно отводить руку за голову;
- отодвинув валик, согнуть ноги в коленях и по очереди выпрямлять их, не отрывая ступни от поверхности кровати;
- одну ногу согнуть, а вторую выпрямить и отводить в сторону не поднимая. После 7–10 повторений поменять ноги.

Справиться с болью помогает простое упражнение – подтягивание ног к груди. Для максимального эффекта в этом положении нужно задержаться секунд на 30.
Выполнять все упражнения следует в медленном темпе, стараясь не прогибаться в пояснице. Если возникает боль, нужно уменьшить амплитуду движений или пропустить упражнение.
Когда болевой синдром уменьшится, но не раньше чем через 3 дня, можно переходить к следующему комплексу:
- мостик. Лежа на спине с согнутыми в коленях ногами, поднимать таз и спину до лопаток вверх, опираясь на плечи. Руки при этом лежат вдоль тела, ладонями вниз;
- из того же исходного положения (ИП), но с прямыми ногами, поднимать голову. Вверху задержаться на 1–2 сек., напрягая мышцы брюшного пресса;
- не меняя положения, сгибать в колене то одну, то другую ногу. При выполнении упражнения следить, чтобы поясница была прижата к кровати;
- повторение предыдущего упражнения, но теперь обе ноги сгибаются одновременно;
- ИП – то же. Максимально напрягать ягодицы на 5–6
